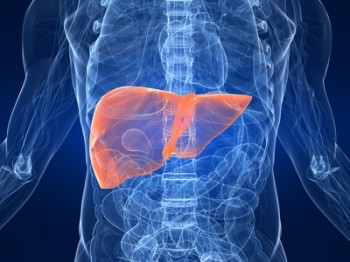
ღვიძლის ციროზი — ღვიძლის ფუნქციის დარღვევა, რომლის დროს ორგანიზმი ვერ უმკლავდება ტოქსიკურ ნივთიერებებს, ირღვევა საჭმლის მონელების ფუნქცია, ქვეითდება ცილების, ცხიმების, ნახშირწყლების გამოყოფა და დაგროვება.
დაავადების ყველაზე გავრცელებული ფორმებია:
· ღვიძლის ალკოჰოლური ციროზი;
· ღვიძლის ვირუსული ციროზი;
· ღვიძლის მედიკამენტოზური ციროზი;
· ღვიძლის ტოქსიკური ციროზი.
მიზეზები
· ვირუსული ჰეპატიტების გართულება (В, С,);
· აუტოიმუნური ჰეპატიტის გართულება;
· ალკოჰოლის გადაჭარბებული გამოყენება;
· ღვიძლისთვის ტოქსიკური პრეპარატების მიღება;
· ნაღველსადინარების დაავადებები;
· ღვიძლის ვენოზური გაჭედვა.
სიმპტომები
· მარჯვენა კუთხეში ძლიერი ტკივილი;
· მუცლის შებერილობა;
· ძლიერი დაღლა;
· შარდის გამუქება;
· სილურჯეების და სისხლჩაქცევების გაჩენა;
· ხელის გულების დაწითლება.
დიაგნოსტიკა
დაავადების დიაგნოსტიკას ატარებს ჰეპათოლოგი, რისთვისაც საჭიროა:
· სისხლის ანალიზი;
· ღვიძლის ბიოპსია;
· ღვიძლის კომპიუტერული ტომოგრაფია;
· ღვიძლის მაგნიტო-რეზონანსურლი ტომოგრაფია;
· ღვიძლის ულტრა-ბგერითი გამოკვლევა.
მკურნალობა
· ციტოსტატიკები და გლუკოკოსტიკოსტეროიდები, რომელბიც აფერხებენ პროცესის აქტივობას;
· პრეპარატები, რომელბიც აუმჯობესებენ ღვიძლის ფუნქციას და მეტაბოლიზმს;
· სადეზინტოქსიკაციო თერაპია;
· შარდმდენი საშუალებები;
· ანტიბაქტერიული პრეპარატები.
დიეტა
მკურნალობის დროს ინიშნება დიეტა №5, რომელიც გამორიცხავს:
· ცომეულს;
· ცხიმიან ხორცს;
· ცხიმიან რძის პროდუქტებს;
· კვერცხს;
· ცივ სასმელს, ყავას, კაკაოს.
საშიშროება
დაავადების გართულებისას დგება შემეგი საშიშროება:
· ასციტი (მუცელში წყლის ჩადგომა);
· კუჭიდან და საყლაპავიდან სისხლდენა;
· სიყვითლე;
· ღვიძლის ენცეფალოპათია;
· ღვიძლის კიბო.
პროფილაქტიკა
რეკომენდირებულია:
· ალკოჰოლის ჭარბ მიღებაზე უარის თქმა;
· მედიკამენტების მხოლოდ ექიმის დანიშნულებით მიღება;
· ღვიძლის დაავდებების დროული მკურნალობა.
ღვიძლის ციროზი
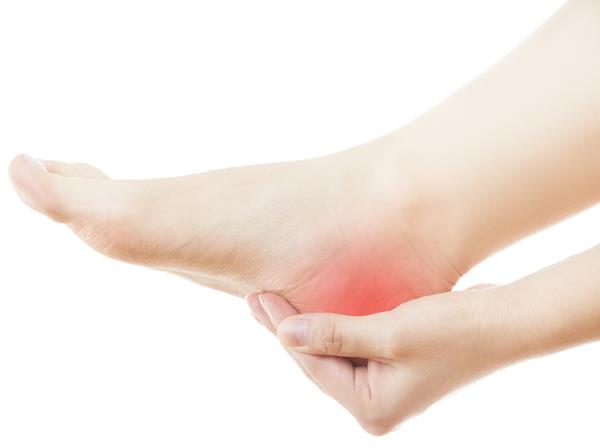
ქუსლის ძვლის წანაზარდი
ქუსლის ძვლის წანაზარდი – დაავადება, რომელსაც ახასიათებს ქუსლის ძვალზე წანაზარდის გაჩენა, რომლის ზომა შეიძლება იყოს 2-3 მმ-დან 1-2 სმ-მდე.
მიზეზები
დაავადების გამომწვევი ძირითადი მიზეზებია:
· ბრტყელტერფიანობა;
· ჭარბი წონა;
· მოუხერხებელი და ვიწრო ფეხსაცმელის ტარება;
· ქუსლის ძვლის ტრავმები;
· წელის ოსტეოქონდროზი;
· მსხვილი სახსრების დაავადებები;
· სისხლის მიმოქცევის დარღვევა;
· ნივთიერებათა ცვლის დარღვევა.
სიმპტომები
· დგომისა და სიარულისას ტერფის ძლიერი ტკივილი;
· დასვენებისა და ძილის შემდეგ მწვავე ტკივილი;
· საღამოს პერიოდში ტკივილის გამწვავება.
დიაგნოსტიკა
დაავადების დიაგნოსტიკისთვის ორთოპედი ატარებს შემდეგ ღონისძიებებს:
· სისხლის საერთო ბიოქიმიურ ანალიზს;
· ფიზიკურ დათვალიერებას;
· ქუსლის რენტგენს;
· ტერფის მაგნიტო-რეზონანსულ გამოკვლევას.
მკურნალობა
· მასაჟი;
· სამკურნალო ფიზკულტურა;
· ფეხებისთვის განკუთვნილი თბილი აბაზანები;
· ფიზიოთერაპია;
· ორთოპედიული საფენების გამოყენება;
· შოკურ-ტალღური თერაპია;
· მედიკამენტური ბლოკადები;
· ოპერატიული ჩარევა.
საშიშროება
დაავადების გართულებამ შეიძლება გამოიწვიოს კოჭლობა და დამოუკიდებლად გადაადგილების შეუძლებლობა.
რისკის ჯგუფი
· 40 წელს ზემოთ ქალები;
· ბრტყელტერფიანები;
· ჭარბწონიანები;
· სპორტსმენები;
· ნივთიერებათა ცვლის დარღვევის პრობლემების მქონე პირები;
· ქუსლის ძვლის ტრავმების მქონე პირები.
პროფილაქტიკა
რეკომენდირებულია:
· სახსრების, ხერხემლის, ბრტყელტერფიანობის დროული მკურნალობა;
· ტერფებზე დიდი დატვირთვის არიდება;
· ორთოპედიული საფენებით ფეხსაცმლის ტარება;
· ფეხების ვარჯიშის შესრულება.
ქუნთრუშა
ქუნთრუშა – მწვავე ინფექციური დაავადება, რომელიც ძირითადად 3-10 წლის ასაკის ბავშვებში გვხვდება.
მიზეზები
ქუნთრუშა ვითარდება ორგანიზმის А ჯგუფის სტრეპტოკოკებით დაავადების გამო.
სიმპტომები
· ტემპერატურის აწევა 40 გრადუსამდე;
· სისუსტე;
· ციება;
· გულის რევა, ღებინება.
· ტანზე წვრილი გამოანყარი;
· ქავილი, კანის დახეთქვა;
· ენის ღია წითელი ფერი;
· გამონაყარი ხახაზე.
დიაგნოსტიკა
დაავადების დიაგნოსტიკისთვის პედიატრისთვის საკმარისია პაციენტის დათვალიერება, რიგ შემთხვევებში შეიძლება საჭირო გახდეს სისხლის ანალიზი.
მკურნალობა
· ანტიბიოტიკები;
· პენიცილინი;
· ანტიალერგიული პრეპარატები;
· პოლივიტამინები;
· ყელის გამორეცხვა ანტისეპტიკური ხსნარებით და ბალახის ნაყენით;
· წოლითი რეჟიმი.
დიეტა
მკურნალობის დროს პაციენტებს ენიშნებათ დიეტა №2, გამოჯანმრთელების შემდეგ – დიეტა №15. საჭიროა ბევრი სითხის მიღება.
საშიშროება
დაავადების გართულება შეიძლება იყოს:
· ოტიტი;
· სინუსიტი;
· ქრონიკული ტონზილიტი;
· ბრონქიტი;
· პნევმონია;
· რევმატიზმი;
· პიელონეფრიტი;
· სისხლის მოწამვლა;
· ძვლების ანთება.
რისკის ჯგუფი
· 10 წლამდე ასაკის ბავშვები;
· სუსტი იმუნიტეტის მქონე ბავშვები;
· ანემიის მქონე ადამიანები.
პროფილაქტიკა
რეკომენდირებულია:
· იმუნური სისტემის გამყარება;
· დაავადებულთან კონტაქტისგან თავის შეკავება;
· საცხოვრებელი და სამუშაო ადგილების რეგულარულად განიავება და კარგად დასუფთავება.
ქრონიკული ლიმფოლეიკოზი
ქრონიკული ლიმფოლეიკოზი – ლიმფური ქსოვილის ავთვისებიანი დაავადება. საწყის ეტაპზე დაავადება ლოკალიზდება ძვლის ტვინში, რომელიც პასუხისმგებელია ლეიკოციტების, ერითროციტების, თრომბოციტების გამომუშავებაზე, ლიმფურ კვანძებსა და პერიფერიულ სისხლში.
მიზეზები
· ლიმფოციტების დედაუჯრედის მუტაცია;
· არასწორი ცხოვრების წესი;
· ცუდი ეკოლოგიური გარემო;
· იონიზირებული დასხივება;
· მემკვიდრეობითობა;
· კონცეროგენების გამოყენება, რომლებიც სამედიცინო პრეპარატების შემადგენლობაში შედის;
· ვირუსები;
· კვება.
სიმპტომები
· სისუსტე, სწრაფი დაღლა;
· ანემია;
· ხუთვა;
· ცუდი მადა, სხეულის წონის დაკლება;
· ტკივილი ძვლებსა და სახსრებში;
· კანის საფარის სიფერმკრთალე;
· ციებ-ცხელება;
· ლიმფური კვანძების ზომისა და მგრძნობელობის გაზრდა;
· ელენთის გადიდება;
· კანქვეშ წითელი ლაქების გაჩენა;
· ხშირი ალერგიული რეაქციები;
· ჭარბი ოფლიანობა.
დიაგნოსტიკა
· სისიხლის საერთო ანალიზის ჩატარება;
· მუცლის ღრუს ულტრა-ბგერითი გამოკვლევა;
· სისხლის ბიოქიმიური ანალიზის ჩატარება;
· ძვლის ტვინის და ანთებითი პროცესის მქონე ლიმფური კვანძის ბიოპსია.
მკურნალობა
ქრონიკული ლიმფოლეიკოზის მკურნალობისას გამოიყენება ქიმიოთერაპიური რეჟიმი მონოკლონალური ანტსხეულებით და ნუკლეოტიდური ანალოგებით. დაავადების მიმდინარეობიდან გამომდინარე, სპეციალისტი იღებს გადაწყვეტილებას, როგორ უნდა მოხდეს მისი მკურნალობა.
საშიშროება
მთავარ საშიშროებას, რომელიც დაავადებას ახლავს, წარმოადგენს ადამიანის სიკვდილიანობა. ამის თავიდან აცილება შესაძლებელია, თუ დროულად მოხდება დაავადების დიაგნოსტიკა და ექიმის მეთვალყურეობის ქვეშ ყოფნა.
პროფილაქტიკა რეკომენდირებულია:
· თერაპევტთან რეგულარული გამოკვლევის ჩატარება;
· სისხლის საეროთ ანალიზის რეგულარულად ჩაბარება;
· ჯანსაღი ცხოვრების წესის ქონა;
· ეკოლოგიურად სუფთა ზონაში ორგანიზმის რეგულარულად გაჯანსაღება.
ქონდრომა
ქონდრომა – კეთილთვისებიანი წარმონაქმნი, რომელიც შედგება ხრტილის უჯრედებისგან. ის შეიძლება განვითარდეს ნებისმიერ ძვალზე, მაგრამ, როგორც წესი, ძირითადად ვითარდება მტევნების ძვლებზე. დაავადების დროული და სწორი მკურნალობის შედეგად მიიღწევა დადებითი შედეგი.
მიზეზები
მოცემული მომენტისთვის დაავადების წარმოშობის ზუსტი მიზეზები უცნობია.
სიმპტომები
· უმტკივნეულო შესიება;
· ყრუ ტკივილები;
· ძვლების დეფორმაცია;
· სახსრების მოძრაობის შეზღუდვა.
დიაგნოსტიკა
დაავადების დიაგნოსტიკას ატარებს ექიმი-ორთოპედი, რისთვისაც აუცილებელია:
· რენტგენოგრაფია;
· სიმსივნეების ბიოპსია;
· კომპიუტერული ტომოგრაფია;
· მაგნიტო-რეზონანსული ტომოგრაფია.
მკურნალობა
· დაზიანებული ნაწილის რეზექცია;
· სხივური თერაპია.
საშიშროება
დაავადების საშიშროებას წარმოადგენს ორგანოების ნაწილობრივი დაკარგვა ან ავთვისებიანი ფორმის დროს ლეტალური შედეგი.
პროფილატიკა
ორთოპედთან ყოველწლიური გამოკვლევა.
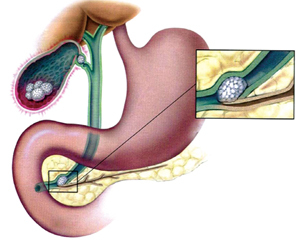
ქოლეცისტიტი | ის, რაც უნდა ვიცოდეთ
ქოლეცისტიტი ნაღვლის ბუშტის ანთებითი დაავადებაა. ნაღვლის ბუშტი ღრუ, მსხლის ფორმის ორგანოა, რომელიც მუცლის ზედა მარკვენა მიდამოშია (მარჯვენა ფერდქვეშა არეში) განლაგებული და წარმოადგენს ღვიძლის მიერ გამომუშავებული ნაღვლის წვენის რეზერვუარს. ნაღვლის ბუშტის შეკუმშვა უზრუნველყოფს ნაღვლის წვენის გადასვლას თორმეტ-გოჯა ნაწლავში, ცხიმიანი საკვების მიღების საპასუხოდ. ნაღვლის ბუშტისა და სანაღვლე გზების ინფექცია, ან კენჭებით დახშობა აფერხებს ნაღვლის წვენის მოძრაობას და იწვევს ანთებას, შეშუპებას და ტკივილს ბუშტის მიდამოში.
ქოლეცისტიტი – ნაღვლის ბუშტის ანთება. არსებობს დაავადების მწვავე და ქრონიკული ფორმები.
მიზეზები
· ინფექციები;
· არსწორი კვება;
· ალკო და ნარკო დამოკიდებულება, წამლების გამოყენება თვითმკურნალობის მიზნით;
· სტრესი, ნევროზი;
· იმუნიტეტის დაქვეითება, დისბაქტერიოზი;
· ქრონიკული ინფექციების არსებობა;
· მემკვიდრეობითი ფაქტორი.
დიაგნოსტიკა
დიაგნოსტიკისას ტარდება სისხლის ანალიზი ლეიკოციტებზე, გლობულინებზე, ასევე ნაღვლის ბუშტის გამოკვლევა.
აუცილებელია ნაღვლის ბუშტის ულტრა-ბგერითი გამოკვლევა, მასში კონკრემენტების რაოდენობის განსაზღვრა. დეფორმაციაზე ან პენეტრაციაზე ეჭვის შემთხვევაში ტარდება რენტგენი.
სიმპტომები
· სხეულის მარჯვენა ნაწილში ტკივილი;
· გულის რევა, ღებინება, მეტეორიზმი, ენაზე თეთრი ნადები;
· ტემპერატურა 37.5-38° С საღამოს და ღამის საათებში;
მკურნალობა
· დიდი რაოდენობით სითხის მიღება.
· ანტიბიოტიკები.
· შარდმდენი პრეპარატები.
დიეტა
დაავადების ყველა ფორმის მკურნალობისას აუცილებელია დიეტა № 5-ის დაცვა, რომელიც რაციონიდან გამორიცხავს: ცხიმიანს, შემწვარს, ნედლ ბოსტნეულს, კონსერვებს, შოკოლადს, ძეხვეულს. რეკომენდირებულია უცხიმო ხორცი, ორთქლზე შემწვარი კოტლეტები, ხაჭო, კეფირი, გამომცხვარი ბოსტნეული.
საშიშროება
შესაძლოა მოხდეს კუჭის გახეთქვა და პერიტონიტის განვითარება. ასევე ღვიძლის კოლიკას განვითარება, განვითარდეს რიგი ონკოლოგიური დაავადებები.
რისკის ჯგუფი
პირები, რომლებსაც არ აქვთ სწორი კვება. ჭარბწონიანები. ალკოჰოლის მოყვარულები, ნარკოდამოკიდებულები.
პროფილაქტიკა
სწორი კვება, სტრესთან ბრძოლა. წამლების მიღება მხოლოდ ექიმის დანიშნულებით.
ქოლესტეროზი
ქოლესტეროზი – ნაღვლის ბუშტში ნივთიერებათა ცვლის დარღვევა, რასაც ახლავს მის სადინარებსა და კედლებზე ცხიმების დაგროვება.
მიზეზები
დაავდების განვითარების ზუსტი მიზეზები დაუდგენელია. ექიმები თვლიან, რომ ეს შეიძლება გამოწვეული იყოს ღვიძლის ან კუჭქვეშა ჯირკვლის ცხიმოვანი დისტროფიით.
სიმპტომები
დაავადება ან უსიმპტომოდ მიმდინარეობს, ან თან ახლავს სიმძიმე და ტკივილი მარჯვენა ნეკნებქვეშ საჭმლის მიღების შემდეგ.
დიაგნოსტიკა
დაავადების დიაგნოსტიკისთვის საჭიროა ულტრა-ბგერითი გამოკვლევა, ქოლანგიოგრაფია.
მკურნალობა
· მცენარეულ უჯრედებზე და ცხიმზე დამყარებული დიეტა;
· ნაღვლის გამომყოფი პრეპარატები;
· ნაღვლის მჟავაზე დამზადებული პრეპარატები;
· ანტიბაქტერიული პრეპარატები;
· ქირურგიული ჩარევა.
საშიშროება
დაავადების განვითარება იწვევს ნაღვლის ბუშტის ანთებითი პროცესის წარმოქმნას. თეორიულად შესაძლოა გადაიზარდოს ავთვისებიან ფორმაში.
რისკის ჯგუფი
35-65 წლის ასაკის ქალები, რომლებსაც ჭარბი წონა აწუხებთ.
პროფილაქტიკა
ქოლესტერინის შემცველი და მაღალკალორიული საკვების გამოყენებაზე უარის თქმა.
ქოლერა
ქოლერა – ნაწლავის მწვავე დაავადება, რომელიც გამოწვეულია ინფექციით. დაავადება აქტიურდება ზაფხულის პერიოდში.
მიზეზები
· ბაქტერიებით დაავადებული პროდუქტებისა და წყლის გამოყენება;
· დაინფიცირებულ წყალსაცავებში ბანაობა;
· დაინფიცირებული საგნების გამოყენება.
სიმპტომები
· დიარეა;
· დეფეკაციის ხშირი მოთხოვნა;
· ღებინება;
· ორგანიზმის გაუწყლოება;
· ტემპერატურის დაცემა 34,5 გრადუსამდე;
· საერთო სისუსტე;
· წყურვილი;
· კუნთების კრუნჩხვები;
· ტაქიკარდია;
· კანის სიმშრალე;
· თავბრუსხვევა;
· არტერიული ჰიპოტენზია;
· ხმის ჩახლეჩვა.
დიაგნოსტიკა
დაავადების დიაგნოსტიკას ატარებს ექიმი-ინფექციონისტი, რისთვისაც საჭიროა:
· ნაღებინები მასისა და კალას გამოკვლევა;
· სეროლოგიური გამოკვლევა;
· მიკროაგლუტინაცია, ვიბრიონების იმობილიზაცია.
მკურნალობა
· რეჰიდრატაციული პროცედურები;
· პოლიონური ხსნარების შეყვანა;
· ანტიბიოტიკები.
დიეტა
დაავადების მკურნალობისას საჭიროა დავიცვათ დიეტა №4, რომელიც რაციონიდან გამორიცხავს:
· ფქვილის და ცომეულის ნაწარმს;
· თევზის, ქათმის და საქონლის ცხიმიან ხორცს;
· კონსერვებს, შებოლილებს;
· კვერცხს;
· ცხიმებს;
· ბოსტნეულს;
· მსუყე წვნიანებს;
· კენკრას, ხილს;
· ტკბილეულს, თაფლს;
· ყავას, კაკაოს;
· გაზიან სასმელებს, ბურახს;
· სპირტიან სასმელებს.
საშიშროება
· პნევმონია;
· თრომბოფლებიტი;
· ჩირქოვანი ანთებითი პროცესები;
· ნაწლავის იშემია;
· მიოკარდის ინფარქტი;
· ტვინში სისხლის მიმოქცევის დარღვევა;
პროფილაქტიკა
· სანიტარულ-ჰიგიენური ნორმების დაცვა;
· გადადუღებული წყლის გამოყენება;
· დაავადებულ ადამიანთან კონტაქტის შეზღუდვა;
· წყლის წყაროების მდგომარეობის გამოკვლევა;
· საკანალიზაციო ნარჩენების დროული გაწმენდა.
ქოლანგიტი
ქოლანგიტი – დაავადება, რომელსაც ახასიათებს ღვიძლის სანაღვლე სადინარების ანთება.
მიზეზები
· სანაღვლე სადინარებში ბაქტერიული გამაღიზიანებლების მოხვედრა;
· სანაღვლე სადინარების აუტოიმუნური ანთება;
· სანაღვლე სადინარებისა და თორმეტგოჯა ნაწლავის ანთება;
· სანაღვლე სადინარების პოსტოპერაციული სტრიქტურა;
· მსხვილი დანწლავიდან ბაქტერიის რეფლუქსი;
· სანაღვლე დრენაჟების გამავლობის დარღვევა.
სიმპტომები
· სხეულის მაღალი ტემპერატურა (40 გრადუსამდე);
· მარჯვენა ნეკნებქვეშ ტკივილი;
· კანის ქავილი;
· ჭარბი ოფლდენა;
· საერთო სისუსტე;
· არტერიული წნევის დაწევა;
· კანის მონაცრისფრო-მოყვითალო ფერი;
· ციება.
დიაგნოსტიკა
დაავადების დიაგნოსტიკას ატარებს ექიმი-გასტროენტეროლოგი, რისთვისაც საჭიროა:
· სისხლის საერთო ანალიზი;
· ბიოქიმიური სინჯები;
· ნაღვლის ბაქტეროლოგიური დათესვა;
· დუოდენალური ზონდირება;
· კალას ანალიზი;
· მუცლის ღრუს ორგანოების, ღივიძლის ულტრა-ბგერითი გამოკვლევა;
· ენდოსკოპური რეტროგრადული პანკრეატოქოლანგიოგრაფია;
· მაგნიტო-რეზონანსული პანკრეატოქოლანგიოგრაფია;
· სანაღვლე გზების ულტრასონოგრაფია.
მკურნალობა
· სპაზმოლიტიკები;
· ანტიბაქტერიული საშუალებები;
· ანთების საწინააღმდეგო პრეპარატები;
· ანტიპარაზიტული პრეპარატები;
· პლაზმოფარეზი;
· ფიზიოთერაპიული პროცედურები;
· ქირურგიული ჩარევა.
საშიშროება
· ღვიძლის აბსცესი;
· სეფსისი;
· ღვიძლისა და თირკმლის უკმარისობა.
რისკის ჯგუფი
· 50-60 წლის ქალები;
· ანამნეზში ნაღველკენჭოვანი დაავადებების მქონე ადამიანები.
პროფილაქტიკა
· გასტროენტეროლოგთან ყოელწლიურად ვიზიტი;
· კუჭ-ნაწლავის ტრაქტის დაავადებების დროული მკურნალობა.
ქლამიდოზი
ქლამიდოზი – გავრცელებული დაავადება, რომელიც გადაედება სქესობრვი გზით. დაავადება გვხვდება მოსახლეობის 5-15%-ში, რომელბსაც აქტიური სქესობრივი ცხოვრება აქვთ.
მიზეზები
· სქესობრივი კონტაქტისას დაავადება;
· ნაყოფისთვის ტრანსპლაცენტარული გადაცემა;
· დაავადებული დედის სასქესო ორგანოებიდან დაბადებისას ბავშვის დაავადება;
· პირადი ჰიგიენის ნივთებით გადაცემა.
სიმპტომები
· ურეტრადან და საშოდან სეროზული ან ჩირქოვანი გამონადენი;
· ტკივილი შარდვისას;
· შარდსადინარიდან ჩირქოვანი გამონადენი;
· ნაადრევი მშობიარობა ან მუცლის მოშლა.
დიაგნოსტიკა
დაავადების დიაგნოსტიკისთვის საჭიროა:
· ნაცხის მიკროსკოპია;
· გამაღიზიანებელის გამოვლენა იმუნოფლურესციტული და იმუნოფერმენტული მეთოდით;
· პჯრ რეაქცია;
· კულტურალური მეთოდი;
· სეროლოგიური რეაქციები.
მკურნალობა
დაავადების მკურნალობას ადგენს გინეკოლოგი და უროლოგი, რაც მოიცავს:
· სექსუალური კონტაქტისგან თავის შეკავებას;
· მაკროლიდებისა და ფტორქინოლონების სისტემურ ანტიბიოტიკოთერაპიას;
· ანტიბაქტერიულ პრეპარატებს;
· სისტემური და ადგილობრივი იმუნომამოდულირებელ თერაპიას;
· ორივე პარტნიორის მკურნალობას;
· ფიზიოთერაპიულ ზემოქმედებას.
დიეტა
· ალკოჰოლზე უარის თქმა;
· რძის პროდუქტების რაოდენობის შეზღუდვა რაციონში.
საშიშროება
ყველზე დიდ საშიშროებას წარმოადგენს პათოგენური მიკროორგანიზმების გავრცელების საშიშორება. შესაძლოა განვითარდეს უნაყოფობაც.
რისკის ჯგუფი
· მოუწესრიგებელი სქესობრივი ცხოვრების მქონე პირები;
· დაქვეითებული იმუნიტეტის მქონე პირები;
· ორალური კონტრაცეპტივების მომხმარებლები.
პროფილაქტიკა
· შემთხვევითი სქესობრივი კავშირებისგან თავის შეკავება;
· გინეკოლოგთან და უროლოგთან რეგულარულად ვიზიტი და საჭიროებისას ანალიზების ჩაბარება;
· ფეხმძიმეებში ინფექციური დაავადების თერაპიის ჩატარება;
· კონტრაცეპციული საშუალებების გამოყენება.