საკვების კონსერვანტები და გულის დაავადებები — რას აჩვენებს ახალი ფრანგული კვლევა
შესავალი — ანალიტიკური კომენტარი
გულ-სისხლძარღვთა დაავადებები მსოფლიოსა და საქართველოსთვის კვლავ ერთ-ერთ ყველაზე მძიმე საზოგადოებრივი ჯანდაცვის პრობლემად რჩება. ათწლეულების განმავლობაში მთავარი ყურადღება მიმართული იყო შაქარზე, მარილზე, ტრანსცხიმებზე და ჭარბ კალორიებზე. თუმცა თანამედროვე კვებითი გარემო გაცილებით უფრო რთულია. ინდუსტრიულად დამუშავებულ საკვებში გამოყენებული ასობით დანამატი და კონსერვანტი დღეს თითქმის ყოველდღიური კვების ნაწილია.
ახალი ფართომასშტაბიანი ფრანგული კვლევა კიდევ ერთხელ აჩენს მნიშვნელოვან კითხვას — რამდენად უსაფრთხოა კონსერვანტები, რომლებიც თანამედროვე კვების ინდუსტრიაში ფართოდ გამოიყენება. კვლევის ავტორები მიუთითებენ, რომ ზოგიერთი კონსერვანტი შესაძლოა ასოცირებული იყოს მაღალი არტერიული წნევის, ინფარქტისა და ინსულტის გაზრდილ რისკთან [1].
ეს საკითხი განსაკუთრებით მნიშვნელოვანია საზოგადოებრივი ჯანდაცვისთვის, რადგან კონსერვანტები უკვე აღარ გვხვდება მხოლოდ სწრაფ კვებასა და დაბალი ხარისხის პროდუქტებში. ისინი ფართოდ გამოიყენება ყოველდღიურ პროდუქტებში — პურში, სოუსებში, ყველში, სასმელებში, ძეხვეულში, ნახევარფაბრიკატებსა და ე.წ. „ფიტნეს“ საკვებშიც კი.
პრობლემის აღწერა
საკვების კონსერვანტები არის ნივთიერებები, რომლებიც პროდუქტს უნარჩუნებს ფერს, გემოს, სტრუქტურას და იცავს მიკრობული გაფუჭებისგან. მრავალი მათგანი რეგულატორების მიერ ოფიციალურად არის დაშვებული, თუმცა ბოლო წლებში იზრდება კითხვები მათი ხანგრძლივი ზემოქმედების შესახებ.
ფრანგული NutriNet-Santé კვლევა, რომელშიც 112 000-ზე მეტი ადამიანი მონაწილეობდა, ერთ-ერთი ყველაზე მასშტაბური დაკვირვებითი კვლევაა ამ მიმართულებით [1]. მეცნიერებმა შეისწავლეს სხვადასხვა საკვები დანამატის მოხმარება და მათი კავშირი გულ-სისხლძარღვთა დაავადებებთან.
კვლევის მიხედვით:
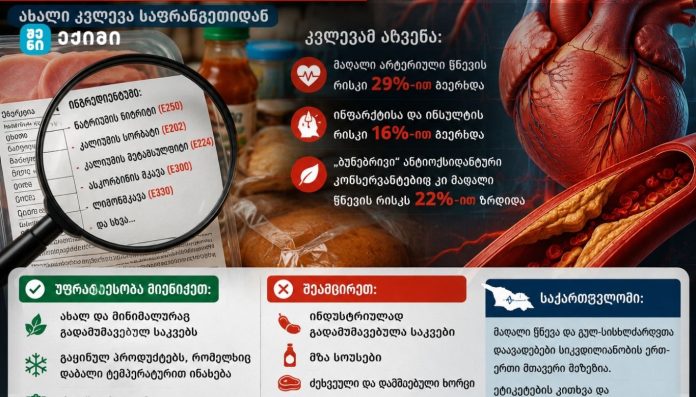
- ზოგიერთი კონსერვანტი მაღალი არტერიული წნევის რისკს დაახლოებით 29%-ით ზრდიდა
- ინფარქტისა და ინსულტის რისკი დაახლოებით 16%-ით იყო მომატებული
- გარკვეული ანტიოქსიდანტური კონსერვანტები, მათ შორის ასკორბინის მჟავა, ლიმონმჟავა და როზმარინის ექსტრაქტი, მაღალი წნევის 22%-ით გაზრდილ რისკთან იყო ასოცირებული [1][2]
მნიშვნელოვანია ხაზგასმა, რომ კვლევა ეხებოდა საკვებში ინდუსტრიულად დამატებულ კონსერვანტებს და არა ხილსა და ბოსტნეულში ბუნებრივად არსებულ ვიტამინებს.
ეს თემა ქართველ მკითხველსაც უშუალოდ ეხება, რადგან საქართველოში მზარდია მაღალპროცესირებული საკვების მოხმარება, ხოლო გულ-სისხლძარღვთა დაავადებები კვლავ სიკვდილიანობის წამყვანი მიზეზია.
სამეცნიერო და კლინიკური ანალიზი
კონსერვანტების გავლენა ადამიანის ორგანიზმზე მრავალმხრივია. სხვადასხვა ნივთიერებას განსხვავებული მექანიზმი აქვს, თუმცა მეცნიერები რამდენიმე ძირითად ბიოლოგიურ პროცესს გამოყოფენ.
ერთ-ერთი შესაძლო მექანიზმი არის ქრონიკული დაბალი ინტენსივობის ანთება. ზოგიერთი საკვები დანამატი ნაწლავის მიკრობიოტაზე მოქმედებს, რაც შესაძლოა ანთებითი პროცესების გააქტიურებას იწვევდეს. ქრონიკული ანთება კი მჭიდროდ უკავშირდება ათეროსკლეროზს, არტერიული წნევის მატებასა და სისხლძარღვთა დაზიანებას [3].
მეორე მნიშვნელოვანი მექანიზმი ოქსიდაციური სტრესია. გარკვეული კონსერვანტები თავისუფალი რადიკალების წარმოქმნას უწყობენ ხელს, რაც სისხლძარღვების შიდა გარსის — ენდოთელიუმის — დაზიანებას იწვევს. ენდოთელიუმის ფუნქციის დარღვევა გულის დაავადებების ერთ-ერთი ცენტრალური ფაქტორია.
განსაკუთრებული ყურადღება ეთმობა ნიტრიტებსა და ნიტრატებს, რომლებიც ხშირად გამოიყენება ძეხვეულში და დამუშავებულ ხორცში. ეს ნივთიერებები ორგანიზმში შესაძლოა ნიტროზამინებად გარდაიქმნას — ქიმიურ ნაერთებად, რომლებიც ანთებით და კიბოსთან დაკავშირებულ პროცესებში მონაწილეობენ [4].
კვლევაში განხილული იყო შემდეგი კონსერვანტები:
- ნატრიუმის ნიტრიტი
- კალიუმის სორბატი
- კალიუმის მეტაბისულფიტი
- ასკორბინის მჟავა
- ლიმონმჟავა
მნიშვნელოვანია, რომ ეს კვლევა დაკვირვებითი ხასიათისაა. ეს ნიშნავს, რომ იგი ასოციაციას აჩვენებს და არა პირდაპირ მიზეზ-შედეგობრივ კავშირს. მეცნიერები თავადაც აღნიშნავენ, რომ საჭიროა დამატებითი კვლევები, რათა დაზუსტდეს კონკრეტული მექანიზმები და რისკის დონე [1].
თუმცა თანამედროვე სამეცნიერო მტკიცებულებები სულ უფრო ხშირად მიუთითებს, რომ ულტრა-გადამუშავებული საკვები მთლიანობაში უარყოფითად მოქმედებს ჯანმრთელობაზე [5].
სტატისტიკა და მტკიცებულებები
გულ-სისხლძარღვთა დაავადებები მსოფლიოში ყოველწლიურად დაახლოებით 18 მილიონი ადამიანის სიკვდილის მიზეზია [6]. ჯანმრთელობის მსოფლიო ორგანიზაციის მონაცემებით, მაღალი არტერიული წნევა ერთ-ერთი ყველაზე მნიშვნელოვანი მოდიფიცირებადი რისკფაქტორია.
ევროპაში ჩატარებული კვლევები აჩვენებს, რომ მოსახლეობის კვებაში ულტრა-გადამუშავებული საკვების წილი სწრაფად იზრდება. ზოგიერთ ქვეყანაში ყოველდღიური კალორიების 50%-ზე მეტი სწორედ ასეთი პროდუქტებიდან მიიღება [5].
NutriNet-Santé პროექტი განსაკუთრებით მნიშვნელოვანია, რადგან იგი მრავალწლიანი დაკვირვების საფუძველზე აგროვებს მონაცემებს ადამიანების კვების, ცხოვრების წესისა და დაავადებების შესახებ. კვლევის მონაწილეები რეგულარულად ავსებდნენ დეტალურ კვებით კითხვარებს, რაც მეცნიერებს საშუალებას აძლევდა შეეფასებინათ კონკრეტული დანამატების მოხმარება [1].
მიუხედავად იმისა, რომ 16%-იანი ან 29%-იანი ზრდა შესაძლოა მცირე ჩანდეს, საზოგადოებრივი ჯანდაცვის თვალსაზრისით ეს ძალიან მნიშვნელოვანი მაჩვენებელია. როდესაც რისკი მილიონობით ადამიანს ეხება, მცირე პროცენტულ მატებასაც კი შეუძლია დიდი გავლენა მოახდინოს დაავადებების საერთო გავრცელებაზე.
საერთაშორისო გამოცდილება
ბოლო წლებში საერთაშორისო სამეცნიერო ორგანიზაციები სულ უფრო ხშირად საუბრობენ ულტრა-გადამუშავებული საკვების პრობლემაზე.
World Health Organization ხაზს უსვამს, რომ თანამედროვე კვებითი გარემო მნიშვნელოვნად უწყობს ხელს არაგადამდები დაავადებების გავრცელებას, განსაკუთრებით გულის დაავადებებს, სიმსუქნესა და დიაბეტს.
European Society of Cardiology 2025 წლის კონსენსუსში მიუთითებს, რომ ულტრა-გადამუშავებული პროდუქტების ხშირი მოხმარება ასოცირებულია მაღალი წნევის, მეტაბოლური დარღვევებისა და კარდიოვასკულური რისკის ზრდასთან [5].
National Institutes of Health და სხვა საერთაშორისო კვლევითი ცენტრები ასევე სწავლობენ ნაწლავის მიკრობიოტისა და საკვები დანამატების ურთიერთქმედებას.
საერთაშორისო ტენდენცია დღეს ორი მიმართულებით ვითარდება:
- პროდუქტის ეტიკეტირების გამკაცრება
- მოსახლეობის ცნობიერების ამაღლება
ევროპის რამდენიმე ქვეყანაში უკვე მოქმედებს სისტემები, რომლებიც მომხმარებელს პროდუქტში არსებული დანამატების შესახებ უფრო გასაგებ ინფორმაციას აწვდის.
საქართველოს კონტექსტი
საქართველოში გულ-სისხლძარღვთა დაავადებები კვლავ საზოგადოებრივი ჯანდაცვის ერთ-ერთი მთავარი გამოწვევაა. მოსახლეობის დიდი ნაწილი ყოველდღიურად მოიხმარს მაღალპროცესირებულ საკვებს — ძეხვეულს, მზა პროდუქტებს, ტკბილ სასმელებსა და ნახევარფაბრიკატებს.
პრობლემას კიდევ უფრო ამძიმებს რამდენიმე ფაქტორი:
- საკვების ეტიკეტების არასაკმარისი წაკითხვის კულტურა
- დაბალი ცნობიერება საკვები დანამატების შესახებ
- იაფი მაღალპროცესირებული საკვების ფართო ხელმისაწვდომობა
- ჯანსაღი კვების არასაკმარისი პოპულარიზაცია
საქართველოში საზოგადოებრივი ჯანმრთელობის ექსპერტები სულ უფრო ხშირად საუბრობენ კვებითი პოლიტიკის გაძლიერების აუცილებლობაზე. ამ მიმართულებით მნიშვნელოვან როლს ასრულებენ ისეთი პლატფორმები, როგორიცაა SheniEkimi.ge, PublicHealth.ge და GMJ.ge, რომლებიც საზოგადოებას მტკიცებულებებზე დაფუძნებულ ინფორმაციას აწვდიან.
ასევე მნიშვნელოვანია ხარისხისა და სურსათის უსაფრთხოების სტანდარტების გაძლიერება, რაზეც მუშაობენ სხვადასხვა პროფესიული და აკადემიური ორგანიზაციები, მათ შორის Certificate.ge.
მითები და რეალობა
მითი: თუ დანამატი ნებადართულია, იგი სრულად უსაფრთხოა
რეალობა: რეგულატორების მიერ დაშვებული ნივთიერებებიც საჭიროებს მუდმივ გადაფასებას. მეცნიერება მუდმივად ვითარდება და ახალი მონაცემები შესაძლოა ადრე უსაფრთხოდ მიჩნეული ნივთიერებების შესახებ დამატებით რისკებს აჩვენებდეს.
მითი: მხოლოდ სწრაფი კვებაა პრობლემური
რეალობა: კონსერვანტები დღეს მრავალ ყოველდღიურ პროდუქტში გვხვდება, მათ შორის პურში, სოუსებში, სასმელებსა და ე.წ. „ჯანსაღ“ პროდუქტებშიც.
მითი: ასკორბინის მჟავა ნიშნავს, რომ ვიტამინი C საზიანოა
რეალობა: კვლევა ეხებოდა ინდუსტრიულად დამატებულ კონსერვანტებს და არა ბუნებრივად არსებულ ვიტამინებს ხილსა და ბოსტნეულში.
ხშირად დასმული კითხვები (Q&A)
უნდა შევწყვიტოთ ყველა კონსერვანტის შემცველი პროდუქტის მიღება?
არა. მთავარი რეკომენდაციაა ბალანსი და მაღალპროცესირებული საკვების შემცირება. სრულად კონსერვანტების თავიდან აცილება პრაქტიკულად შეუძლებელია.
არის თუ არა ყველა კონსერვანტი ერთნაირად საშიში?
არა. სხვადასხვა ნივთიერებას განსხვავებული ეფექტი აქვს. ზოგიერთი მათგანი შედარებით უსაფრთხოდ მიიჩნევა, თუმცა კვლევები კვლავ მიმდინარეობს.
როგორ შევამციროთ რისკი?
უპირატესობა მიანიჭეთ ახალ და მინიმალურად გადამუშავებულ საკვებს, ყურადღება მიაქციეთ ინგრედიენტების სიას და შეამცირეთ ძეხვეულისა და მზა პროდუქტების მოხმარება.
არის თუ არა გაყინული პროდუქტი უკეთესი?
ხშირ შემთხვევაში — დიახ. გაყინვა საშუალებას იძლევა პროდუქტი ნაკლები ქიმიური კონსერვანტით შეინახოს.
რატომ არის ეტიკეტის კითხვა მნიშვნელოვანი?
ინგრედიენტების სია ხშირად გვაძლევს ინფორმაციას, რამდენად დამუშავებულია პროდუქტი და რა დანამატებს შეიცავს იგი.
დასკვნა — საზოგადოებრივი ჯანდაცვის პერსპექტივით
ახალი ფრანგული კვლევა კიდევ ერთხელ მიუთითებს, რომ თანამედროვე კვებითი გარემო საზოგადოებრივი ჯანმრთელობისთვის სერიოზული გამოწვევაა. საუბარი აღარ არის მხოლოდ ცხიმზე, მარილსა და შაქარზე. მეცნიერები სულ უფრო მეტ ყურადღებას უთმობენ საკვებში გამოყენებულ დანამატებსა და კონსერვანტებს.
მიუხედავად იმისა, რომ არსებული კვლევები საბოლოო მიზეზ-შედეგობრივ კავშირს ჯერ სრულად არ ადასტურებს, მტკიცებულებები საკმარისად მნიშვნელოვანია იმისთვის, რომ მოსახლეობამ მეტი ყურადღება მიაქციოს საკუთარ კვებას.
საზოგადოებრივი ჯანდაცვის თვალსაზრისით მთავარი რეკომენდაციებია:
- უფრო ბუნებრივი და ნაკლებად დამუშავებული საკვების არჩევა
- ინგრედიენტების სიაზე ყურადღების გამახვილება
- მაღალპროცესირებული საკვების შემცირება
- მოსახლეობის ინფორმირებულობის ზრდა
- სურსათის უსაფრთხოების რეგულაციების გაძლიერება
რაც უფრო მარტივი და ბუნებრივია კვების რაციონი, მით ნაკლებია ქრონიკული დაავადებების განვითარების რისკი.
წყაროები
- Hasenböhler A, et al. Food additive preservatives and risk of hypertension and cardiovascular diseases. European Heart Journal. 2026.
- CNN Health. High blood pressure, heart attacks linked to common preservatives in food. 2026 May 21.
- World Health Organization. Healthy diet and noncommunicable diseases. ხელმისაწვდომია: WHO Official Website
- International Agency for Research on Cancer. Processed meat and cancer risk. ხელმისაწვდომია: IARC Official Website
- European Society of Cardiology. Consensus on Ultra-Processed Foods and Cardiovascular Health. 2025.
- World Health Organization. Cardiovascular diseases fact sheet. ხელმისაწვდომია: WHO Cardiovascular Diseases