რა იწვევს კუჭის წყლულს და როგორ უნდა ვიკვებოთ კუჭის პრობლემებისას,- თემაზე დერმატო-ვენეროლოგი, ზაზა თელია გადაცემაში „დილა მშვიდობისა საქართველო” საუბრობს.
გადაცემა სრულად:
გადაცემა სრულად:
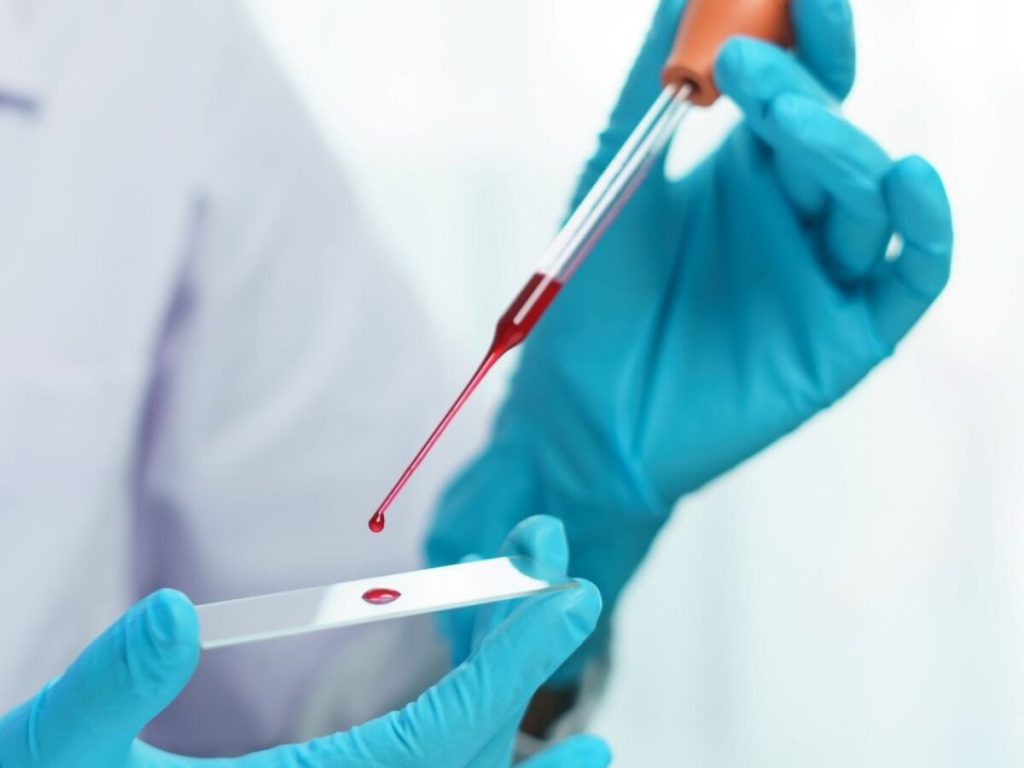
სისხლის ანალიზები წარმოადგენს ერთ-ერთ ყველაზე გავრცელებულ და უმნიშვნელოვანეს დიაგნოსტიკურ მეთოდს, რომელიც ექიმებს ეხმარება თქვენი ჯანმრთელობის შესახებ სანდო ინფორმაციის მიღებაში. ეს ბუკლეტი დაგეხმარებათ გაიგოთ, რატომ არის აუცილებელი სისხლის ანალიზები, როგორ უნდა მოემზადოთ და რას უნდა ელოდოთ პროცესისა და შედეგებისგან.
სისხლის ანალიზი ეხმარება ორგანიზმის ზოგადი მდგომარეობის შეფასებას და სხვადასხვა დაავადების გამოვლენას. ექიმს შეუძლია აღმოაჩინოს ისეთი მდგომარეობები, როგორიცაა ანემია, დიაბეტი, ინფექციები, ღვიძლის და თირკმლების პრობლემები და სხვა.
სისხლის ანალიზი იძლევა მონაცემებს ისეთი დაავადებებისა და მდგომარეობების შესახებ, რომელთა სიმპტომები ჯერ არ არის გამოჩენილი. ანალიზით შეიძლება გამოვლინდეს ანთებითი პროცესები, ჰორმონული დისბალანსები და ინფექციები.
მკურნალობის ეფექტიანობის შეფასება
თუ თქვენ მკურნალობთ კონკრეტულ დაავადებას, ექიმს შეუძლია ანალიზების მეშვეობით შეაფასოს, რამდენად ეფექტურია მკურნალობა და საჭიროა თუ არა მკურნალობის მეთოდების კორექტირება.
ზოგიერთი სისხლის ანალიზისთვის აუცილებელია, რომ 8-12 საათით ადრე არაფერი მიირთვათ. ეს ძირითადად ეხება გლუკოზის, ქოლესტერინის და სხვა მეტაბოლიზმის ტესტებს. წყლის დალევა ნებადართულია, თუმცა სჯობს თავი აარიდოთ საკვებს და სასმელებს, როგორიცაა ყავა, ჩაი ან წვენი.
მედიკამენტების მიღება
თუ იღებთ რაიმე მედიკამენტს, აუცილებელია ამის შესახებ ექიმის ინფორმირება. ზოგიერთი მედიკამენტი შეიძლება გავლენას ახდენდეს ტესტის შედეგებზე, ამიტომ ზოგჯერ საჭიროა მათი მიღების შეწყვეტა ტესტამდე.
სპეციფიკური ინსტრუქციები
ექიმის მითითებები: ტესტის ჩატარებამდე მიჰყევით ექიმის ყველა მითითებას. ზოგჯერ შესაძლოა საჭირო გახდეს დამატებითი მითითებები, რომელიც დამოკიდებული იქნება იმაზე, თუ რა ტიპის ტესტს გაივლით.
როგორ მიმდინარეობს პროცედურა? სისხლის ანალიზი ტარდება ლაბორატორიაში ან კლინიკაში. ნემსის საშუალებით მცირე რაოდენობის სისხლი აღებული იქნება თქვენი ვენიდან, რომელიც ჩვეულებრივ იდაყვის მოხრის არეში მდებარეობს. პროცედურა გრძელდება რამდენიმე წუთი და უმტკივნეულოა, თუმცა შესაძლოა მცირეოდენი დისკომფორტი იგრძნოთ ნემსის ჩხვლეტისას.
შესაძლო გართულებები – ზოგიერთ პაციენტს შესაძლოა აღების ადგილას მცირე სიწითლე ან დაჭიმულობა ჰქონდეს, რაც მალე გაივლის. იშვიათ შემთხვევებში შესაძლებელია სისხლჩაქცევები. თუ რაიმე განსაკუთრებული გართულება შეამჩნიეთ, აუცილებლად აცნობეთ თქვენს ექიმს.
არსებობს მრავალი სახის სისხლის ტესტი, რომელიც სხვადასხვა ჯანმრთელობის მდგომარეობის გამოვლენაში ეხმარება ექიმებს:
სრული სისხლის ანალიზი (CBC) – ამოწმებს სისხლის ძირითად კომპონენტებს, მათ შორის, თეთრ და წითელ უჯრედებს, ჰემოგლობინს და სხვ.
გლუკოზის ტესტი – ზომავს სისხლში შაქრის დონეს და ეხმარება დიაბეტის დიაგნოზში.
ლიპიდური პანელი – განსაზღვრავს ქოლესტერინის და ტრიგლიცერიდების დონეს.
ღვიძლის ფუნქციის ტესტი – ზომავს ღვიძლის მუშაობის სხვადასხვა მაჩვენებლებს.
ანალიზის შედეგები მზად იქნება რამდენიმე საათიდან რამდენიმე დღემდე ვადაში, ეს დამოკიდებულია კონკრეტულ ტესტზე. თქვენი ექიმი განახებთ შედეგებს და განიხილავთ შემდეგ ნაბიჯებს.
როდესაც მიიღებთ სისხლის ანალიზის შედეგებს, ექიმი აგიხსნით, რას ნიშნავს თითოეული მაჩვენებელი და რა გავლენას ახდენს თქვენი ჯანმრთელობის მდგომარეობაზე. ზოგიერთ შემთხვევაში, შესაძლოა დამატებითი ტესტები ან მკურნალობის ცვლილებები იყოს საჭირო.
დასკვნა
სისხლის ანალიზი არის ერთ-ერთი ყველაზე ინფორმაციული და მნიშვნელოვანი პროცედურა, რომელიც ექიმებს ეხმარება თქვენი ჯანმრთელობის დეტალური სურათის შექმნაში. სწორად მომზადებით და შედეგების ყურადღებით განხილვით, ეს ტესტები მაქსიმალურად სასარგებლო გახდება თქვენი ჯანმრთელობისთვის. თუ რაიმე დამატებითი კითხვა გაქვთ, მიმართეთ თქვენს ექიმს.
გამოყენების ინსტრუქცია: დააკლიკეთ ბმულს PDF ფაილისთვის. ფაილი A4 ფორმატშია და მარტივად დაიბეჭდება ფერად პრინტერზე. ამობეჭდეთ და განათავსეთ თქვენს დაწესებულებაში. სურვილის შემთხვევაში, დაამატეთ თქვენი ლოგო. გამოყენება არის სრულიად უფასო.
მნიშვნელოვანი შენიშვნა: მასალა განკუთვნილია საგანმანათლებლო მიზნებისთვის და არ ცვლის პროფესიონალურ სამედიცინო რჩევას.
მომზადებულია: “საქართველოს საზოგადოებრივი ჯანდაცვის ინსტიტუტის” მიერ “საქართველოს პაციენტთა საბჭოს ინიციატივის” ფარგლებში.

დაცემის პრევენცია უფროს ასაკში -საინფორმაციო ბუკლეტი (გერიატრიული მოვლა)
დაცემა არის დაზიანების ერთ-ერთი წამყვანი მიზეზი უფროს ასაკში, თუმცა ბევრი შემთხვევის თავიდან აცილება შესაძლებელია. მყარად დგომამ, სხეულის ბალანსის შენარჩუნებამ და სახლის უსაფრთხოების გაუმჯობესებამ შეიძლება მნიშვნელოვნად შეამციროს დაცემის რისკი. ეს ბუკლეტი მოგაწვდით ინფორმაციას, თუ როგორ უნდა გააძლიეროთ თქვენი უსაფრთხოება სახლში და თავიდან აიცილოთ დაზიანებები დაცემისგან.
სახლის უსაფრთხოება
სახლის მოწყობის გაუმჯობესება: სახლის უსაფრთხოება არის ერთ-ერთი პირველი ნაბიჯი დაცემის პრევენციისთვის. დარწმუნდით, რომ სახლის იატაკი არის სუფთა და თავისუფალი, მოაშორეთ დაბრკოლებები და უზრუნველჰყავით კარგი განათება. ხალიჩები უნდა იყოს დამაგრებული, ხოლო კიბეები – კარგად განათებული და ხელის საყრდენებით აღჭურვილი.
ბალანსის ვარჯიშები
სხეულის ბალანსი: ბალანსისა და კოორდინაციის გაუმჯობესება არის მნიშვნელოვანი ნაბიჯი დაცემის პრევენციისთვის. იოგა ეხმარება სხეულის მოქნილობის და ბალანსის გაუმჯობესებას, რაც ამცირებს დაცემის რისკს. ასევე რეკომენდირებულია კუნთების გამაგრებისთვის რეგულარული ფიზიკური ვარჯიშები.

დახმარების საშუალებების გამოყენება
საყრდენები და ჯოხები: თუ გიჭირთ მყარად დგომა ან სიარული, გამოიყენეთ დამხმარე საშუალებები, როგორიცაა ჯოხები, ხელჯოხები ან დამხმარე ჩარჩოები (ვოლკერები). ეს საშუალებები ეხმარება მოძრაობის დაცულობის გაძლიერებას და ბალანსის შენარჩუნებას.
მედიკამენტების, მხედველობის და სმენის შემოწმება
მედიკამენტების გადახედვა
ზემოქმედება ბალანსზე: ზოგიერთმა მედიკამენტმა შეიძლება ზეგავლენა იქონიოს ბალანსზე ან გამოიწვიოს თავბრუსხვევა. ექიმთან რეგულარული კონსულტაციები და მედიკამენტების გადახედვა დაგეხმარებათ მათი გვერდითი ეფექტების უკეთეს მართვაში და დაცემის რისკის შემცირებაში.
მხედველობის და სმენის შემოწმება
რეგულარული გამოკვლევები: მხედველობის და სმენის რეგულარული შემოწმება მნიშვნელოვანია. მხედველობის ან სმენის პრობლემები შეიძლება გამოიწვიოს დაუდევარმა მოძრაობებმა ან გადაადგილების არასწორად შეფასებამ, რაც ზრდის დაცემის რისკს.
როგორ უნდა გავაუმჯობესოთ დაცულობა ყოველდღიურად?
დაცვა ყოველდღიურ ცხოვრებაში
სწორი ჩვევები: მოერიდეთ სწრაფ მოძრაობებს და ყოველთვის იყავით ფხიზლად სიარულის დროს. დარწმუნდით, რომ საკმარისად ისვენებთ და არ ხართ გადაღლილი, რადგან გადაღლილობა ზრდის დაუდევრობის რისკს.
ფეხსაცმლის სწორად შერჩევა
მყარად დგომა: ატარეთ კომფორტული და მდგრადი ფეხსაცმელი, რომელიც უზრუნველყოფს მყარად დგომას. ეს დაგეხმარებათ დაცემის თავიდან აცილებაში.
როდის უნდა მიმართოთ ექიმს?
დაცემის შემდეგი რეაგირება
სამედიცინო დახმარება: თუ მაინც დაეცემით, დაუყოვნებლივ მიმართეთ ექიმს, რათა შეამოწმონ შესაძლო დაზიანებები და შემოგთავაზონ დამატებითი უსაფრთხოების ზომები.
სამედიცინო შეფასება
დაცემის მიზეზები: ექიმთან რეგულარული შემოწმებები და რჩევები დაგეხმარებათ იმის გარკვევაში, არის თუ არა რაიმე ძირეული ჯანმრთელობის პრობლემა, რომელიც ზრდის დაცემის რისკს და საჭიროებს მკურნალობას.
დასკვნა
დაცემის პრევენცია უფროს ასაკში მოითხოვს სახლის უსაფრთხოების გაუმჯობესებას, ბალანსის ვარჯიშებს და დახმარების საშუალებების სწორად გამოყენებას. მხედველობის და სმენის რეგულარული შემოწმება და მედიკამენტების გადახედვა დაგეხმარებათ დაცემის რისკის შემცირებაში. თუ გაქვთ რაიმე შეკითხვა ან გჭირდებათ დამატებითი ინფორმაცია დაცემის პრევენციის შესახებ, მიმართეთ თქვენს ექიმს.
გამოყენების ინსტრუქცია: დააკლიკეთ ბმულს PDF ფაილისთვის. ფაილი A4 ფორმატშია და მარტივად დაიბეჭდება ფერად პრინტერზე. ამობეჭდეთ და განათავსეთ თქვენს დაწესებულებაში. სურვილის შემთხვევაში, დაამატეთ თქვენი ლოგო. გამოყენება არის სრულიად უფასო.
მნიშვნელოვანი შენიშვნა: მასალა განკუთვნილია საგანმანათლებლო მიზნებისთვის და არ ცვლის პროფესიონალურ სამედიცინო რჩევას.
მომზადებულია: “საქართველოს საზოგადოებრივი ჯანდაცვის ინსტიტუტის” მიერ “საქართველოს პაციენტთა საბჭოს ინიციატივის” ფარგლებში.
გრიპის პრევენცია: ვაქცინაცია და ჯანმრთელობის შენარჩუნება- საინფორმაციო ბუკლეტი (ინფექციური დაავადებები)
გრიპი არის გადამდები რესპირატორული დაავადება, რომელიც ვრცელდება ვირუსით და გავლენას ახდენს სასუნთქ გზებზე. ყოველწლიური ვაქცინაცია და პირადი ჰიგიენის დაცვა საუკეთესო გზებია გრიპის თავიდან ასაცილებლად. ჯანმრთელობის პრევენციული ზომების მიღებით, შეგიძლიათ დაიცვათ საკუთარი თავი და სხვები დაავადებისგან, ასევე, თავიდან აიცილოთ გართულებები.
გრიპის პრევენციის ყველაზე ეფექტური მეთოდი ყოველწლიური ვაქცინაციაა.
რატომ არის გრიპის ვაქცინა აუცილებელი?
• ვირუსის მუდმივი მუტაცია: გრიპის ვირუსი ყოველწლიურად იცვლება, ამიტომ მნიშვნელოვანია, რომ ყოველ წელს გაკეთდეს ახალი ვაქცინა, რომელიც მოერგება არსებული შტამების წინააღმდეგ ბრძოლას.
• სერიოზული გართულებების პრევენცია: განსაკუთრებით მაღალი რისკის მქონე პირებისთვის (ხანდაზმულები, ბავშვები, ორსულები და ქრონიკული დაავადებების მქონე პირები) ვაქცინაცია ხელს უწყობს სერიოზული გართულებებისგან დაცვას, როგორიცაა პნევმონია.
• კოლექტიური იმუნიტეტი: რაც მეტი ადამიანი მიიღებს ვაქცინას, მით უფრო მცირე იქნება ვირუსის გავრცელების რისკი საზოგადოებაში.
გრიპის გავრცელების პრევენციისთვის ვაქცინაციასთან ერთად მნიშვნელოვანია ჰიგიენის ძირითადი წესების დაცვა.
სწორად ხელების დაბანა
ხელის სწორი ჰიგიენა ვირუსების გავრცელების თავიდან აცილების ერთ-ერთი მთავარი საშუალებაა. ხელები უნდა დაიბანოთ:
• ხშირად: განსაკუთრებით საზოგადოებრივ ადგილებში ყოფნის შემდეგ.
• ჭამის წინ და შემდეგ: საკვების მიღებამდე და შემდეგ ხელების დაბანა აუცილებელია ბაქტერიებისა და ვირუსების გავრცელების თავიდან აცილებისთვის.
• ავადმყოფებთან კონტაქტის შემდეგ: თუ ახლახან შეხება გქონდათ ავადმყოფთან ან გამოიყენეთ საერთო საგნები, დაიბანეთ ხელები დაუყოვნებლივ.
როგორ უნდა დაიბანოთ ხელები სწორად
1.დაისველეთ ხელები თბილი წყლით.
2.წაისვით საპონი ხელის ყველა ზედაპირზე.
3.დაიბანეთ 20 წამის განმავლობაში: ხელის გულები, თითებს შორის ადგილები და ფრჩხილების ქვეშ.
4.გააშრეთ სუფთა პირსახოცით ან ქაღალდის ხელსახოცით.

გრიპი ხშირად ვრცელდება ჰაერ-წვეთოვანი გზით, როდესაც დაინფიცირებული ადამიანი ახველებს, აცემინებს ან ლაპარაკობს. ამ სიტუაციებში მნიშვნელოვანია:
• დისტანციის დაცვა: მინიმუმ 1-2 მეტრის დაშორებით ყოფნა.
• სახის დაცვა: არასდროს შეეხოთ თვალებს, ცხვირსა და პირს დაუბანელი ხელებით.
• ნიღბის ტარება: თუ შეუძლებელია დისტანციის დაცვა, გამოიყენეთ ნიღაბი, განსაკუთრებით გრიპის ეპიდემიის დროს.
თუ, მიუხედავად პრევენციული ზომებისა, მაინც შეგხვდათ გრიპი, მნიშვნელოვანია დროულად დაიწყოთ სიმპტომების მართვა და სხვებისგან იზოლაცია, რათა არ გაავრცელოთ ინფექცია.
რა უნდა გავაკეთოთ გრიპის დროს?
• დაისვენეთ: ორგანიზმისთვის დასვენება აუცილებელია, რათა სწრაფად შეძლოს ვირუსთან ბრძოლა.
• მიიღეთ მეტი სითხე: სითხეების მიღება, როგორიცაა წყალი და თბილი სუპები, ხელს უწყობს ორგანიზმის ჰიდრატაციას და ტოქსინების გამოდევნას.
• ზედმეტად არ დატვირთოთ ორგანიზმი: განსაკუთრებით თავიდან უნდა აიცილოთ მძიმე ფიზიკური აქტივობა.
• მედიკამენტები: გამოიყენეთ ურეცეპტო მედიკამენტები, როგორიცაა სიცხის დამწევი პრეპარატები ან ყელის ტკივილის საწინააღმდეგო საშუალებები.
როდის უნდა მიმართოთ ექიმს?
• სიმპტომების გაუარესება: თუ გრძნობთ, რომ გრიპი უფრო მძიმდება და თავს უფრო ცუდად გრძნობთ, დაუკავშირდით ექიმს.
• სუნთქვის გაძნელება: თუ სუნთქვა გიჭირთ ან ხველა მეტად მძიმდება, აუცილებელია ექიმთან კონსულტაცია.
• ხანგრძლივი სიცხე: თუ სიცხე 3 დღეზე მეტხანს გრძელდება და არ იცვლება მედიკამენტების მიღების შედეგად, მიმართეთ ექიმს.
დასკვნა
გრიპის პრევენციისთვის აუცილებელია ვაქცინაცია, რეგულარული ჰიგიენა და ავადმყოფებთან კონტაქტის შემცირება. თუ მაინც მიიღებთ გრიპს, სიმპტომების მართვა და ექიმთან დროული კონსულტაცია დაგეხმარებათ სწრაფად გამოჯანმრთელებაში და გართულებების თავიდან აცილებაში. შეინარჩუნეთ ჰიგიენის მაღალი დონე და მიიღეთ ყველა პრევენციული ზომა, რათა დარჩეთ ჯანმრთელი და დაიცვათ სხვებიც.
თანამედროვე მედიცინა აქტიურად ეძებს გზებს, როგორ გახდეს ინფექციური დაავადებების პრევენცია უფრო ეფექტური, მოქნილი და მასშტაბური. ამ კონტექსტში განსაკუთრებულ ყურადღებას იპყრობს sogenannte „უნივერსალური ვაქცინის“ კონცეფცია — იდეა, რომლის მიხედვითაც ერთმა ვაქცინამ შესაძლოა დაიცვას ადამიანი ვირუსების მთელი ჯგუფისგან. ეს საკითხი კრიტიკულად მნიშვნელოვანია საზოგადოებრივი ჯანდაცვისთვის, რადგან გლობალიზაციის პირობებში ახალი ინფექციების სწრაფი გავრცელება რეალურ საფრთხედ რჩება.
პანდემიებმა, განსაკუთრებით COVID-19-ის გამოცდილებამ, აჩვენა, რომ სწრაფი და ფართო დაცვის მექანიზმები აუცილებელია. სწორედ ამიტომ, ფართო სპექტრის ვაქცინების განვითარება განიხილება როგორც მომავლის ერთ-ერთი ყველაზე პერსპექტიული მიმართულება, თუმცა ამ ეტაპზე საჭიროა მკაფიოდ განვასხვაოთ მეცნიერული პროგრესი და რეალური კლინიკური შესაძლებლობები.
„ერთი ვაქცინა ყველაფერზე“ — ეს იდეა ხშირად არასწორად ინტერპრეტირდება საზოგადოებაში, როგორც უკვე არსებული ან მალე ხელმისაწვდომი ტექნოლოგია. რეალურად, საუბარია ფართო სპექტრის ვაქცინებზე, რომლებიც მიზნად ისახავს კონკრეტული ვირუსების ოჯახების წინააღმდეგ დაცვას, მაგალითად გრიპის ან კორონავირუსების სხვადასხვა შტამების წინააღმდეგ.
ქართველი მკითხველისთვის ეს თემა მნიშვნელოვანია რამდენიმე მიზეზით:
პირველ რიგში, ინფექციური დაავადებები კვლავ რჩება საზოგადოებრივი ჯანმრთელობის მნიშვნელოვან გამოწვევად საქართველოში. მეორე მხრივ, ვაქცინაციის მიმართ სკეპტიციზმი და დეზინფორმაცია ხშირად აფერხებს ეფექტურ პრევენციას. ასეთ პირობებში აუცილებელია მკაფიო, მეცნიერულად დამყარებული ინფორმაციის გავრცელება, რასაც ემსახურება პლატფორმები, როგორიცაა Public Health Institute of Georgia და Georgian Medical Journal.
ფართო სპექტრის ვაქცინების მთავარი პრინციპი ეფუძნება იმუნური სისტემის უნარს ამოიცნოს ვირუსის სტრუქტურულად სტაბილური კომპონენტები — ე.წ. კონსერვატიული ანტიგენები. განსხვავებით ტრადიციული ვაქცინებისგან, რომლებიც კონკრეტულ შტამზეა მორგებული, უნივერსალური ვაქცინები ცდილობს იმუნური პასუხის გენერირებას იმ ნაწილებზე, რომლებიც ნაკლებად იცვლება მუტაციების დროს [1].
მაგალითად, გრიპის ვირუსის შემთხვევაში კვლევები ფოკუსირებულია ჰემაგლუტინინის ღეროს ნაწილზე, რომელიც შედარებით სტაბილურია [2]. ანალოგიურად, კორონავირუსების შემთხვევაში მეცნიერები იკვლევენ საერთო სტრუქტურულ ელემენტებს, რომლებიც სხვადასხვა შტამში გვხვდება [3].
თუმცა, არსებობს მნიშვნელოვანი გამოწვევები:
ვირუსები მაღალი მუტაციური პოტენციალით ხასიათდებიან, რაც ართულებს უნივერსალური სამიზნის იდენტიფიკაციას. იმუნური პასუხის ხანგრძლივობა და ეფექტურობა ჯერ ბოლომდე დადგენილი არ არის. ასევე, ფართო სპექტრის იმუნიტეტის მიღწევა შესაძლოა საჭიროებდეს ახალი ტიპის პლატფორმებსა და ადიუვანტებს.
ამ ეტაპზე კვლევები ძირითადად პრეკლინიკურ და ადრეულ კლინიკურ ფაზებშია, რაც ნიშნავს, რომ ფართო გამოყენებისთვის საჭირო მტკიცებულებები ჯერ არ არის საკმარისი [2].
გრიპი ყოველწლიურად იწვევს მილიონობით ინფექციას და ასობით ათას სიკვდილს მსოფლიოში, რაც ხაზს უსვამს უფრო ეფექტური ვაქცინების საჭიროებას [4].
კვლევების მიხედვით, უნივერსალური გრიპის ვაქცინის კანდიდატებმა ცხოველურ მოდელებში აჩვენეს იმუნური პასუხის მნიშვნელოვანი ზრდა, თუმცა ადამიანებში ჩატარებული კვლევები ჯერ შეზღუდულია [2].
COVID-19-ის პანდემიამ ასევე აჩვენა, რომ ახალი ვირუსების სწრაფი გავრცელება შეიძლება რამდენიმე თვეში გლობალურ კრიზისად გადაიქცეს. ამან გაზარდა ინტერესი ფართო სპექტრის ვაქცინების მიმართ, თუმცა ამ დროისთვის არცერთი ასეთი ვაქცინა არ არის სრულად დამტკიცებული და ფართოდ გამოყენებული [3].
მნიშვნელოვანია აღინიშნოს, რომ არსებული ვაქცინები კვლავ რჩება ყველაზე ეფექტურ საშუალებად ინფექციური დაავადებების პრევენციისთვის [1].
მსოფლიოს წამყვანი ინსტიტუტები, როგორიცაა World Health Organization, Centers for Disease Control and Prevention და National Institutes of Health, აქტიურად უჭერენ მხარს ფართო სპექტრის ვაქცინების კვლევას.
სამეცნიერო ჟურნალები, როგორიცაა The Lancet და Nature, რეგულარულად აქვეყნებენ კვლევებს ამ მიმართულებით, განსაკუთრებით უნივერსალური გრიპის ვაქცინის შესახებ.
საერთაშორისო პრაქტიკა აჩვენებს, რომ მიუხედავად მნიშვნელოვანი პროგრესისა, ეს მიმართულება ჯერ კიდევ განვითარების ეტაპზეა და საჭიროებს ხანგრძლივ კვლევებსა და მრავალფაზიან კლინიკურ გამოცდებს [2].
საქართველოსთვის უნივერსალური ვაქცინის კონცეფცია განსაკუთრებით მნიშვნელოვანია პანდემიური მზადყოფნის თვალსაზრისით. თუმცა, ამ ეტაპზე ქვეყნის ჯანდაცვის სისტემა ეფუძნება უკვე დამტკიცებულ და რეგულირებულ ვაქცინებს, რაც სრულად შეესაბამება საერთაშორისო რეკომენდაციებს.
ინფორმაციის გავრცელება და მოსახლეობის განათლება მნიშვნელოვან როლს ასრულებს, რასაც ხელს უწყობს პლატფორმები, როგორიცაა https://www.sheniekimi.ge და https://www.publichealth.ge.
ასევე მნიშვნელოვანია ხარისხის კონტროლი და რეგულაცია, რაშიც მნიშვნელოვანი როლი აქვს ისეთ ორგანიზაციებს, როგორიცაა https://www.certificate.ge.
საქართველოს სამეცნიერო სივრცეში, მათ შორის https://www.gmj.ge, მსგავსი ინოვაციური თემები აქტიურად განიხილება, რაც ხელს უწყობს ადგილობრივი ექსპერტიზის განვითარებას.
მითი: უკვე არსებობს ერთი ვაქცინა, რომელიც ყველაფრისგან გვიცავს
რეალობა: ასეთი ვაქცინა ჯერ არ არსებობს და კვლევები მიმდინარეობს
მითი: უნივერსალური ვაქცინა მალე ჩაანაცვლებს ყველა სხვა ვაქცინას
რეალობა: არსებული ვაქცინები კვლავ რჩება პრევენციის მთავარ ინსტრუმენტად
მითი: ფართო სპექტრის ვაქცინები 100% დაცვას უზრუნველყოფს
რეალობა: მათი ეფექტურობა და ხანგრძლივობა ჯერ სრულად არ არის დადასტურებული
არის თუ არა უკვე ხელმისაწვდომი უნივერსალური ვაქცინა?
არა, ამ ეტაპზე ასეთი ვაქცინა ფართო გამოყენებაში არ არსებობს
რისთვის გამოიყენება ფართო სპექტრის ვაქცინები?
მათი მიზანია ვირუსების ჯგუფების წინააღმდეგ დაცვა, მაგალითად გრიპის სხვადასხვა შტამების წინააღმდეგ
არის თუ არა არსებული ვაქცინები ეფექტური?
დიახ, ისინი რჩება ინფექციური დაავადებების პრევენციის ყველაზე ეფექტურ საშუალებად
რამდენად მალე შეიძლება ასეთი ვაქცინა გახდეს რეალობა?
ეს დამოკიდებულია მიმდინარე კვლევების შედეგებზე და შესაძლოა წლები დასჭირდეს
ფართო სპექტრის ვაქცინების იდეა წარმოადგენს მნიშვნელოვან სამეცნიერო პროგრესს, თუმცა მისი პრაქტიკული განხორციელება ჯერ კიდევ გამოწვევებთან არის დაკავშირებული.
საზოგადოებრივი ჯანდაცვის თვალსაზრისით, აუცილებელია რეალისტური მოლოდინების შენარჩუნება და არსებული ეფექტური საშუალებების — უკვე დამტკიცებული ვაქცინების — აქტიური გამოყენება.
ინფორმირებული საზოგადოება, მაღალი ვაქცინაციის დონე და მეცნიერებაზე დაფუძნებული გადაწყვეტილებები რჩება ინფექციური დაავადებების კონტროლის მთავარ საფუძვლად.
ზღვის პროდუქტებთან დაკავშირებული ინფექციები საზოგადოებრივი ჯანდაცვის ერთ-ერთი მნიშვნელოვანი თემაა, განსაკუთრებით გლობალიზაციის პირობებში, როდესაც საკვები ჯაჭვი მრავალ ქვეყანაში ვრცელდება. ბოლო პერიოდში გავრცელებული ინფორმაცია იმის შესახებ, რომ ზღვის პროდუქტებიდან ვირუსი შეიძლება იწვევდეს თვალის ქრონიკულ დაავადებას ადამიანებში, საჭიროებს მეცნიერულად დასაბუთებულ და ფრთხილ შეფასებას.
საზოგადოებრივი ჯანდაცვისთვის მნიშვნელოვანია არა მხოლოდ რეალური რისკების იდენტიფიცირება, არამედ დეზინფორმაციის პრევენცია. არასწორად ინტერპრეტირებული კვლევები შეიძლება გამოიწვიოს ზედმეტი შიში, არასწორი ქცევები და რესურსების არაეფექტიანი გამოყენება. სწორედ ამიტომ, საკითხის გაანალიზება მტკიცებულებებზე დაფუძნებული მიდგომით კრიტიკულად აუცილებელია.
სოციალურ მედიაში გავრცელებული ცნობები მიუთითებს, რომ ზღვის პროდუქტებთან დაკავშირებული ვირუსი შესაძლოა იყოს დაკავშირებული თვალის ქრონიკულ დაავადებებთან. აღნიშნული ინფორმაცია ძირითადად უკავშირდება ნოდავირუსების ჯგუფს — ვირუსებს, რომლებიც ფართოდ არის გავრცელებული ზღვის ორგანიზმებში, განსაკუთრებით თევზებსა და კიბოსნაირებში.
პრობლემა იმაში მდგომარეობს, რომ ეს ინფორმაცია ხშირად წარმოდგენილია როგორც დადასტურებული მიზეზ-შედეგობრივი კავშირი, მაშინ როდესაც არსებული სამეცნიერო მონაცემები მხოლოდ ასოციაციურ კავშირზე მიუთითებს.
ქართველი მკითხველისთვის ეს საკითხი მნიშვნელოვანია, რადგან:
– ზღვის პროდუქტების მოხმარება იზრდება
– ნედლი ან არასაკმარისად დამუშავებული პროდუქტის გამოყენება არ არის იშვიათი
– ინფორმაციის ძირითადი წყარო ხშირად სოციალური მედიაა და არა აკადემიური კვლევები
ნოდავირუსები წარმოადგენს რიბონუკლეინის მჟავაზე დაფუძნებულ ვირუსებს, რომლებიც ძირითადად აზიანებენ ზღვის ორგანიზმებს. მათთვის დამახასიათებელია ნერვული სისტემის დაზიანება თევზებში, რაც ცნობილია როგორც ვირუსული ნევროზი [1].
ადამიანებში ნოდავირუსების ინფექცია ფართოდ არ არის დადასტურებული. თუმცა, ზოგიერთი კვლევა მიუთითებს, რომ ვირუსული გენეტიკური მასალა შეიძლება აღმოჩნდეს ადამიანის თვალის ქსოვილში [2].
მნიშვნელოვანია აღინიშნოს:
– ეს აღმოჩენები არ ნიშნავს აქტიურ ინფექციას
– არ არის დადასტურებული ვირუსის გამრავლება ადამიანის ორგანიზმში
– არ არსებობს მტკიცებულება, რომ ნოდავირუსები იწვევენ თვალის დაავადებებს ადამიანებში
კლინიკური თვალსაზრისით, აღწერილი შემთხვევები მოიცავს:
– თვალის შიდა წნევის მატებას
– ანთებით პროცესებს
– ქრონიკული მიმდინარეობის სიმპტომებს
თუმცა, ეს სიმპტომები არასპეციფიკურია და მრავალი სხვა მიზეზითაც შეიძლება იყოს გამოწვეული. შესაბამისად, ნოდავირუსებთან პირდაპირი მიზეზობრივი კავშირი ჯერ არ არის დადგენილი.
არსებული მონაცემები მიუთითებს, რომ მსგავსი შემთხვევები უკიდურესად იშვიათია.
World Health Organization არ აფიქსირებს ნოდავირუსებთან დაკავშირებულ ადამიანურ ეპიდემიებს ან საზოგადოებრივი ჯანდაცვის საფრთხეს [3].
კვლევები, მათ შორის Nature Microbiology-ში გამოქვეყნებული ნაშრომები, აღწერს მხოლოდ მცირე რაოდენობის შემთხვევებს, სადაც დაფიქსირდა ვირუსული მასალის არსებობა თვალის ქსოვილში [2].
მნიშვნელოვანია, რომ:
– არ არსებობს ფართომასშტაბიანი ეპიდემიოლოგიური მონაცემები
– შემთხვევები აღწერილია მხოლოდ ცალკეულ კვლევებში
– არ დადასტურებულა გადაცემის მექანიზმი ადამიანებს შორის
საერთაშორისო ინსტიტუტები, როგორიცაა World Health Organization და Centers for Disease Control and Prevention, ყურადღებას ამახვილებენ ზღვის პროდუქტებთან დაკავშირებულ სხვა, უფრო გავრცელებულ რისკებზე — ბაქტერიულ და პარაზიტულ ინფექციებზე [3][4].
ნოდავირუსებთან დაკავშირებით:
– არ არსებობს ოფიციალური გაფრთხილებები
– არ ფიქსირდება ეპიდემიური გავრცელება
– არ არის რეკომენდირებული სპეციალური შეზღუდვები მოსახლეობისთვის
ეს მიუთითებს, რომ საკითხი ამ ეტაპზე რჩება კვლევითი ინტერესის სფეროდ და არა საზოგადოებრივი ჯანდაცვის კრიზისად.
საქართველოში მსგავსი შემთხვევები არ არის დაფიქსირებული.
ქვეყნისთვის მნიშვნელოვანია:
– სანდო ინფორმაციის გავრცელება ისეთი პლატფორმების მეშვეობით, როგორიცაა https://www.sheniekimi.ge
– საზოგადოებრივი ჯანდაცვის რეკომენდაციების დაცვა, მათ შორის https://www.publichealth.ge
– სამეცნიერო მონაცემების შეფასება აკადემიურ სივრცეში, მაგალითად https://www.gmj.ge
– საკვების უსაფრთხოების სტანდარტების დაცვა, რაც დაკავშირებულია სერტიფიკაციასთან https://www.certificate.ge
მიუხედავად იმისა, რომ კონკრეტული ვირუსის რისკი დაბალია, ზოგადი საკვების უსაფრთხოების პრინციპები კვლავ აქტუალურია.
მითი: ზღვის პროდუქტებიდან ვირუსი იწვევს თვალის ქრონიკულ დაავადებას
რეალობა: არსებობს მხოლოდ ასოციაციური კავშირი, არა მიზეზობრივი მტკიცებულება
მითი: ეს არის ახალი ინფექციური ეპიდემია
რეალობა: შემთხვევები იშვიათია და არ არსებობს ეპიდემიური გავრცელება
მითი: ზღვის პროდუქტები მაღალი რისკის მატარებელია
რეალობა: სწორად მომზადების შემთხვევაში რისკი მინიმალურია
არის თუ არა ნოდავირუსი საშიში ადამიანისთვის?
ამ ეტაპზე არ არსებობს მტკიცებულება, რომ ის იწვევს დაავადებას ადამიანებში.
შეიძლება თუ არა ინფიცირება ზღვის პროდუქტებიდან?
თეორიულად განიხილება, მაგრამ პრაქტიკულად არ არის დადასტურებული.
უნდა შევზღუდოთ ზღვის პროდუქტების მოხმარება?
არა, თუ დაცულია ჰიგიენა და საკვების უსაფრთხოების წესები.
რა არის მთავარი რისკი?
არასწორი ინფორმაციის გავრცელება და მისი არასწორი ინტერპრეტაცია.
ზღვის პროდუქტებთან დაკავშირებული ნოდავირუსების საკითხი ამ ეტაპზე წარმოადგენს კვლევით ინტერესს და არა დადასტურებულ საზოგადოებრივი ჯანდაცვის საფრთხეს.
მნიშვნელოვანია, რომ:
– ინფორმაცია შეფასდეს მტკიცებულებებზე დაყრდნობით
– არ მოხდეს ცალკეული კვლევების გადაჭარბებული ინტერპრეტაცია
– მოსახლეობამ დაიცვას საკვების უსაფრთხოების ძირითადი პრინციპები
საზოგადოებრივი ჯანდაცვისთვის პრიორიტეტია არა მხოლოდ დაავადებების პრევენცია, არამედ ინფორმაციის სიზუსტე და სანდოობა, რაც პირდაპირ გავლენას ახდენს მოსახლეობის ჯანმრთელობაზე.
საერთაშორისო სამედიცინო მიგრაცია თანამედროვე საზოგადოებრივი ჯანდაცვის ერთ-ერთი მნიშვნელოვანი გამოწვევაა, განსაკუთრებით იმ ქვეყნებისთვის, სადაც პაციენტები უცხოეთში მკურნალობას უკეთესი ხარისხისა და ხელმისაწვდომობის მოლოდინით ირჩევენ. ბოლო წლებში საფრანგეთი ხშირად განიხილება როგორც ქვეყანა, სადაც ჯანდაცვა „უფასოა“, რაც რეალურად არ ასახავს სისტემის ნამდვილ ფუნქციონირებას.
ეს მცდარი წარმოდგენა განსაკუთრებით მნიშვნელოვანია საქართველოდან მიმავალი პაციენტებისთვის, რადგან არასწორი მოლოდინები შეიძლება გადაიზარდოს ფინანსურ, ადმინისტრაციულ და სამართლებრივ პრობლემებში. საზოგადოებრივი ჯანდაცვის პერსპექტივიდან, ინფორმირებული არჩევანი და რეალისტური მოლოდინები კრიტიკულია როგორც ინდივიდუალური, ისე სისტემური რისკების შემცირებისთვის.
ბოლო პერიოდში შეინიშნება ტენდენცია, როდესაც ქართველი პაციენტები საფრანგეთში მიდიან იმ რწმენით, რომ იქ სამედიცინო მომსახურება სრულად უფასოა. ეს შეხედულება ხშირად ეფუძნება არასრულ ან არაზუსტ ინფორმაციას, რომელიც გავრცელებულია სოციალური ქსელების ან არასანდო წყაროების მეშვეობით.
რეალურად, საფრანგეთის ჯანდაცვის სისტემა დაფუძნებულია სოლიდარობის პრინციპზე, თუმცა ეს არ ნიშნავს, რომ მომსახურება უფასოა. სისტემა ფუნქციონირებს სახელმწიფო და დაზღვევის მექანიზმებით, რაც გულისხმობს ხარჯების ნაწილობრივ ან სრულ დაფარვას კონკრეტული პირობების მიხედვით.
ქართველი პაციენტებისთვის ეს საკითხი განსაკუთრებით მნიშვნელოვანია, რადგან უცხო ქვეყანაში მკურნალობა მოითხოვს წინასწარ ფინანსურ, სამართლებრივ და ორგანიზაციულ დაგეგმვას. არასწორი მოლოდინი კი ზრდის ფინანსური ტვირთისა და მკურნალობის შეფერხების რისკს.
საფრანგეთის ჯანდაცვის სისტემა წარმოადგენს ბისმარკის მოდელზე დაფუძნებულ ჰიბრიდულ სისტემას, რომელიც აერთიანებს სახელმწიფო დაფინანსებასა და სავალდებულო ჯანმრთელობის დაზღვევას.
კლინიკური მომსახურების ღირებულება მოიცავს:
– ჰოსპიტალიზაციის ხარჯებს (სამედიცინო პერსონალი, ინფრასტრუქტურა, ტექნოლოგიები)
– დიაგნოსტიკურ კვლევებს
– მედიკამენტებს
– რეაბილიტაციას
კვლევების მიხედვით, ჰოსპიტალიზაციის საშუალო დღიური ღირებულება საფრანგეთში შეიძლება მერყეობდეს დაახლოებით 1000–4000 ევროს ფარგლებში, რაც დამოკიდებულია დიაგნოზზე, დაწესებულებაზე და მომსახურების სირთულეზე [1].
სისტემა ამ ხარჯების დიდ ნაწილს ფარავს სახელმწიფო დაზღვევის მეშვეობით, თუმცა დაფინანსება დამოკიდებულია:
– პაციენტის სამართლებრივ სტატუსზე
– სოციალური დაზღვევის ჩართულობაზე
– დამატებითი დაზღვევის არსებობაზე
კლინიკური თვალსაზრისით, საფრანგეთი გამოირჩევა მაღალი ხარისხის სამედიცინო მომსახურებით, რაც განპირობებულია ძლიერი პირველადი ჯანდაცვის სისტემით, სპეციალიზებული კლინიკებითა და თანამედროვე ტექნოლოგიებით [2]. თუმცა მაღალი ხარისხი პირდაპირ უკავშირდება მაღალ ფინანსურ დანახარჯებს.
OECD მონაცემებით, საფრანგეთი ჯანდაცვაზე ხარჯავს მთლიანი შიდა პროდუქტის დაახლოებით 11–12%-ს, რაც ერთ-ერთი მაღალი მაჩვენებელია ევროპაში [3].
World Health Organization-ის შეფასებით, საფრანგეთის სისტემა უზრუნველყოფს მოსახლეობის ფართო დაფარვას, თუმცა დაფინანსების მოდელი ეფუძნება გადასახადებსა და სოციალური დაზღვევის შენატანებს [4].
მნიშვნელოვანია, რომ:
– მოსახლეობის დიდი ნაწილი სარგებლობს დამატებითი კერძო დაზღვევით
– თანადაფინანსება (co-payment) ხშირია
– გარკვეული მომსახურებები სრულად არ ფინანსდება
ეს ნიშნავს, რომ „უფასო“ ჯანდაცვა რეალურად არის ფინანსურად სუბსიდირებული მომსახურება და არა ნულოვანი ღირებულების სისტემა.
ევროპის სხვა ქვეყნებშიც, როგორიცაა გერმანია და ნიდერლანდები, ჯანდაცვის სისტემა ანალოგიურად ფუნქციონირებს — მომსახურება ფინანსდება სახელმწიფოსა და დაზღვევის მეშვეობით, მაგრამ არ არის უფასო.
The Lancet და BMJ ხაზს უსვამენ, რომ ჯანდაცვის სისტემების მდგრადობა დამოკიდებულია ფინანსური რესურსების ეფექტიან მართვაზე და არასწორი გამოყენება ზრდის სისტემურ დატვირთვას [5].
საერთაშორისო გამოცდილება აჩვენებს, რომ პაციენტების არაინფორმირებულობა ზრდის:
– ფინანსურ რისკებს
– ადმინისტრაციულ ბარიერებს
– სისტემის გადატვირთვას
საქართველოს მოქალაქეებისთვის საფრანგეთში მკურნალობა შესაძლებელია, თუმცა ეს პროცესი მოითხოვს მკაფიო სამართლებრივ და ფინანსურ ჩარჩოს.
საქართველოს ჯანდაცვის სისტემა ეტაპობრივად ვითარდება, თუმცა გარკვეული მაღალი სპეციალიზაციის სერვისებისთვის პაციენტები კვლავ მიმართავენ უცხო ქვეყნებს. ასეთ შემთხვევაში მნიშვნელოვანია:
– წინასწარი ინფორმაციის მოძიება სანდო წყაროებიდან, როგორიცაა https://www.publichealth.ge
– აკადემიური შეფასებების გაცნობა, მაგალითად https://www.gmj.ge
– სერტიფიცირებული მომსახურებების არჩევა, რაც დაკავშირებულია ხარისხის სტანდარტებთან, მათ შორის https://www.certificate.ge
ასევე მნიშვნელოვანია ადგილობრივი ინფორმაციული რესურსების გამოყენება, როგორიცაა https://www.sheniekimi.ge, სადაც შესაძლებელია სანდო სამედიცინო ინფორმაციის მიღება.
მითი: საფრანგეთში ჯანდაცვა სრულიად უფასოა
რეალობა: მომსახურება ფინანსდება სახელმწიფოსა და დაზღვევის მეშვეობით, მაგრამ აქვს რეალური ღირებულება
მითი: ყველა პაციენტს ავტომატურად უფინანსდება მკურნალობა
რეალობა: დაფინანსება დამოკიდებულია სამართლებრივ სტატუსსა და დაზღვევაზე
მითი: უცხოელი პაციენტები იმავე პირობებით სარგებლობენ, როგორც ადგილობრივები
რეალობა: უცხოელებისთვის მოქმედებს განსხვავებული ადმინისტრაციული და ფინანსური წესები
საფრანგეთში მკურნალობა ნამდვილად უფასოა?
არა. მომსახურება სუბსიდირებულია, მაგრამ არა უფასო.
რა განსაზღვრავს ხარჯების დაფარვას?
პაციენტის სტატუსი, დაზღვევა და კონკრეტული მომსახურება.
შეიძლება თუ არა სრული დაფინანსება?
ზოგიერთ შემთხვევაში — განსაკუთრებით მოწყვლადი ჯგუფებისთვის — შესაძლებელია თითქმის სრული დაფინანსება.
რა რისკებია არასწორი ინფორმაციის შემთხვევაში?
ფინანსური ვალდებულებები, მკურნალობის შეფერხება და სამართლებრივი პრობლემები.
საფრანგეთის ჯანდაცვის სისტემა მაღალი ხარისხის და ეფექტიანობის მაგალითია, თუმცა მისი „უფასოობის“ აღქმა არ შეესაბამება რეალობას.
საზოგადოებრივი ჯანდაცვის ინტერესებიდან გამომდინარე, მნიშვნელოვანია:
– პაციენტების ინფორმირება რეალური პირობების შესახებ
– სანდო წყაროებზე დაყრდნობა
– წინასწარი ფინანსური და ადმინისტრაციული დაგეგმვა
რეალისტური მოლოდინები ამცირებს ინდივიდუალურ და სისტემურ რისკებს და ხელს უწყობს რესურსების ეფექტიან გამოყენებას.
შესავალი — ანალიტიკური კომენტარი
პაციენტის უსაფრთხოება თანამედროვე ჯანდაცვის ერთ-ერთი ყველაზე კრიტიკული კომპონენტია. სამედიცინო შეცდომების, ანუ ჯანდაცვასთან დაკავშირებული არასასურველი მოვლენების, შემცირება წარმოადგენს გლობალურ პრიორიტეტს — ჯანმრთელობის მსოფლიო ორგანიზაციიდან [1] დაწყებული ინდივიდუალური სამედიცინო დაწესებულებებით დამთავრებული. ამ საკითხს განსაკუთრებული მნიშვნელობა ენიჭება არა მხოლოდ კლინიკური პრაქტიკის, არამედ საზოგადოებრივი ჯანდაცვის პოლიტიკის თვალსაზრისითაც. ბოლო პერიოდში საფრანგეთის ჯანდაცვის სისტემაში დაფიქსირებულ მოვლენებს ფართო საერთაშორისო ყურადღება მიექცა. თუმცა, ამ მონაცემების სწორი ინტერპრეტაცია შესაძლებელია მხოლოდ მეცნიერულ კონტექსტში — ისე, რომ საზოგადოება ინფორმირებული იყოს, მაგრამ ჯანდაცვის სისტემის მიმართ უსაფუძვლო შიში არ ჩამოყალიბდეს. www.publichealth.ge-ს პლატფორმა სწორედ ასეთი მტკიცებულებებზე დაფუძნებული ანალიზის გავრცელებას ემსახურება ქართულ სამედიცინო სივრცეში.
სამედიცინო შეცდომები, ან კლინიკური ტერმინოლოგიით, ჯანდაცვასთან ასოცირებული არასასურველი მოვლენები (Adverse Events), გულისხმობს ნებისმიერ ზიანს, რომელიც პაციენტს ადგება სამედიცინო მომსახურების პროცესში — დაავადების ბუნებრივი მსვლელობის გამო კი არა, არამედ სამკურნალო ან დიაგნოსტიკური პროცედურების შედეგად. ეს მოიცავს ფართო სპექტრს — მსუბუქი, გარდამავალი გართულებებიდან დაწყებული მძიმე, სიცოცხლისათვის საშიში შედეგებით დამთავრებული.
ქართველი მკითხველისათვის ეს საკითხი მნიშვნელოვანია რამდენიმე მიზეზის გამო. პირველ რიგში, საქართველო ახორციელებს ჯანდაცვის სისტემის აქტიურ რეფორმებს, სადაც ხარისხისა და უსაფრთხოების სტანდარტების ამაღლება ერთ-ერთ ცენტრალურ ამოცანად გვევლინება www.sheniekimi.ge. მეორე, ქვეყანაში ჯერ კიდევ არ არის ჩამოყალიბებული სრულფასოვანი ეროვნული სისტემა არასასურველი მოვლენების ანგარიშგებისა და ანალიზისთვის. მესამე, ფართო საზოგადოება ხშირად ღებულობს ამ თემაზე ინფორმაციას კონტექსტის გარეშე, რაც ან ზედმეტ შიშს ბადებს, ან, პირიქით, საკითხს ამსუბუქებს.
სოციალური კუთხით, პაციენტის უსაფრთხოება პირდაპირ კავშირშია ადამიანის ძირითად უფლებებთან — ხარისხიანი სამედიცინო მომსახურების მიღების უფლებასთან. ამ კუთხით, პრობლემა ერთდროულად კლინიკური, ეთიკური, სამართლებრივი და ეკონომიკური ხასიათისაა.
სამედიცინო შეცდომის ცნება მეცნიერულად გაცილებით კომპლექსურია, ვიდრე ყოველდღიურ მეტყველებაში გამოიყენება. თანამედროვე კლინიკური ეპიდემიოლოგია განასხვავებს შემდეგ ძირითად კატეგორიებს:
ჰოსპიტალური ინფექციები (Healthcare-Associated Infections) — ინფექციები, რომლებიც პაციენტს სამედიცინო დაწესებულებაში ყოფნის პერიოდში ემართება. მედიკამენტური შეცდომები (Medication Errors) — არასწორი მედიკამენტი, დოზა ან მიღების გზა. დიაგნოსტიკური შეცდომები (Diagnostic Errors) — დიაგნოზის გვიან ან მცდარად დასმა. ქირურგიული გართულებები — ოპერაციული ან პოსტოპერაციული მოვლენები. ვარდნა და ტრავმა — მაგალითად, პაციენტის ვარდნა საავადმყოფოში ყოფნის დროს [2].
კლინიკური პერსპექტივიდან, ამ მოვლენების უმეტესობა ინდივიდუალური შეცდომის შედეგი კი არ არის, არამედ სისტემური ფაქტორების ერთობლიობის. ამ კონცეფციას ეფუძნება ეგრეთ წოდებული “Swiss Cheese Model” — ჯეიმს რიზონის მოდელი, რომლის თანახმად, ყოველი ინციდენტი სხვადასხვა სტრუქტურული ხარვეზის ერთდროული დამთხვევის შედეგია [6].
ამ მიდგომამ ფუნდამენტურად შეცვალა საერთაშორისო პოლიტიკა: ნაცვლად ინდივიდუალური დასჯისა (“blame culture”), ორიენტაცია გადაინაცვლა სისტემის ანალიზსა და სტრუქტურული ხარვეზების გამოვლენაზე (“no blame culture”). ეს ნიშნავს, რომ შეცდომები საჯაროდ ნდობის ატმოსფეროში ანგარიშდება, რათა მათგან სისტემამ ისწავლოს — და არა ისე, რომ სამედიცინო პერსონალი პასუხისმგებლობის შიშით ინციდენტებს მალავდეს.
სარგებელ-რისკის ბალანსის შეფასებასთან დაკავშირებით აუცილებელია ერთი კრიტიკული პრინციპის გახსენება: ჰოსპიტალიზაციის რისკი ყოველთვის შედარებულ უნდა იქნეს მკურნალობის გარეშე დარჩენის რისკთან. მძიმე დიაგნოზის შემთხვევაში მეორე ვარიანტი გაცილებით მაღალი რისკის შემცველია.
ჯანმრთელობის მსოფლიო ორგანიზაციის 2019 წლის გლობალური ანგარიშის თანახმად, ჰოსპიტალიზებული პაციენტების დაახლოებით 10% განიცდის სამედიცინო პროცესთან დაკავშირებულ არასასურველ მოვლენას, ხოლო განვითარებულ ქვეყნებში ეს მაჩვენებელი მერყეობს 8–12%-ის ფარგლებში. ამ მოვლენების დაახლოებით 50% შეფასებულია, როგორც თავიდან აცილებადი [1].
საფრანგეთში ჩატარებულმა ეროვნულმა კვლევამ (ENEIS — Enquête Nationale sur les Événements Indésirables graves liés aux Soins) აჩვენა, რომ არასასურველი მოვლენები ფიქსირდება ჰოსპიტალიზაციის 5–10%-ში, აქედან 40–50% — თავიდან აცილებადი [3,4]. ხშირად ციტირებული 160,000 შემთხვევა მოიცავს ყველა სიმძიმის კლასის მოვლენებს — მსუბუქი, დროებითი გართულებებიდან დაწყებული. 30,000-მდე სიკვდილის ციფრი ეფუძნება სტატისტიკურ მოდელირებას და არა პირდაპირ სასიკვდილო შემთხვევების რეესტრს [4,5]. ეს განსხვავება კრიტიკულია ინტერპრეტაციისთვის.
შედარებისათვის: ავტომობილით გამოწვეული სიკვდილობა საფრანგეთში შეადგენს წელიწადში დაახლოებით 3,200 შემთხვევას, ხოლო მოწევასთან დაკავშირებული — 73,000-ზე მეტს. კონტექსტი არ ამსუბუქებს სამედიცინო შეცდომების სიმძიმეს, მაგრამ ეხმარება საზოგადოებას პრობლემის შედარებით შეფასებაში.
ჯანმრთელობის მსოფლიო ორგანიზაცია 2019 წელს გამოაქვეყნა “პაციენტის გლობალური უსაფრთხოების სამოქმედო გეგმა”, რომლის ფარგლებში 194 წევრმა სახელმწიფომ იკისრა ვალდებულება — 2030 წლამდე ჰოსპიტალური ინფექციები გაანახევრონ, მედიკამენტური შეცდომები შეამცირონ და ეროვნული ანგარიშგების სისტემები შექმნან [1].
ევროპის კონტექსტში კარგად შესწავლილ ქვეყნებს შორის გამოირჩევა ნიდერლანდები, სადაც “SAFER”-ის ეროვნული პროგრამის ფარგლებში შეიქმნა ერთიანი ელექტრონული ინციდენტ-ანგარიშგების პლატფორმა. გაერთიანებულ სამეფოში NHS-ის Patient Safety Incident Reports სისტემა ყოველწლიურად ამუშავებს 2 მილიონზე მეტ ანგარიშს. ამ ტიპის გამჭვირვალე სისტემები ამცირებენ ინციდენტების სიხშირეს 15–20%-ით 5 წლის განმავლობაში [2].
BMJ Quality & Safety-ში გამოქვეყნებული გაანალიზება ადასტურებს, რომ ანგარიშგების კულტურის ამაღლება — შეცდომების გახსნილად აღიარება და ანალიზი — პაციენტის უსაფრთხოების გაუმჯობესების ყველაზე ეფექტური ბერკეტია [4]. ეს ლოგიკით, საფრანგეთი, სადაც სამედიცინო შეცდომების შესახებ ინფორმაციის ნაწილი ღიაა და ეროვნული კვლევები ჩატარებულია, ამ სფეროში სისტემური სიმწიფის ნიმუშია.
საქართველოში პაციენტის უსაფრთხოების სფეროში ოფიციალური ეროვნული მონაცემები შეზღუდულია. არსებული შეფასებებით, ჰოსპიტალურ სექტორში არასასურველი მოვლენების სავარაუდო წილი 10–15%-ს შეადგენს — ოდნავ მაღალი, ვიდრე განვითარებული ქვეყნების საშუალო მაჩვენებელი. ამ განსხვავების ძირითადი მიზეზები სამია: სისტემური ორგანიზაციული გამოწვევები; ხარისხის კონტროლის მექანიზმების განვითარების არასრული სტადია; მონაცემთა არასაკმარისი აღრიცხვა www.sheniekimi.ge.
მნიშვნელოვანია, რომ ბოლო წლებში ქვეყანაში გადადგმულია პოზიტიური ნაბიჯები. ჯანდაცვის ხარისხის ეროვნული სააგენტო (LEPL) ახორციელებს სამედიცინო დაწესებულებების ლიცენზირებასა და ზედამხედველობას. ჰოსპიტალური სტანდარტების განახლება მოხდა ევროპული ნორმებთან ჰარმონიზაციის ფარგლებში. certificate.ge-ს პლატფორმა, რომელიც სამედიცინო სერტიფიკაციისა და ხარისხის სტანდარტების კუთხით ერთ-ერთ ინფორმაციულ რესურსს წარმოადგენს, ეხმარება პაციენტებს გაარკვიონ, თუ რომელი დაწესებულება აკმაყოფილებს ხარისხის მოთხოვნებს www.certificate.ge.
ამავდროულად, სისტემის სუსტი რგოლები რჩება: არ არსებობს ინციდენტ-ანგარიშგების ერთიანი ეროვნული ბაზა; კომუნიკაცია სამედიცინო პერსონალსა და პაციენტს შორის ხარვეზიანია; მედიკამენტების ხარისხის კონტროლი არ ეფარება მარეგულირებლის ყველა ვალდებულებას.
საქართველოს სამედიცინო ჟურნალი (Georgian Medical Journal — www.gmj.ge) ამ სფეროში კვლევების გამოქვეყნებისა და პრაქტიკის გაუმჯობესების ხელშეწყობის ერთ-ერთ მნიშვნელოვან საშუალებას წარმოადგენს.
მითი 1: “საავადმყოფოში მისვლა სახიფათოა — ყოველ მეათე პაციენტს ავნებენ.”
რეალობა: ციფრი — დაახლოებით 10% — ეხება ნებისმიერი სიმძიმის არასასურველ მოვლენას. ამ შემთხვევების დიდი ნაწილი მსუბუქია, გარდამავალი და კლინიკური მართვით სრულდება. ძიება სამედიცინო მომსახურებისა კვლავ სიცოცხლის გადარჩენის ყველაზე ეფექტური საშუალებაა — განსაკუთრებით მძიმე დიაგნოზების შემთხვევაში. მკურნალობის გარეშე რისკი ყოველთვის მაღალია.
მითი 2: “სამედიცინო შეცდომები ადამიანური გაუფრთხილებლობის შედეგია.”
რეალობა: კვლევების ანალიზი ადასტურებს, რომ შეცდომების 60–80% სისტემური ფაქტორებით არის გამოწვეული: არარაციონალური სამუშაო დატვირთვა, ინფორმაციის გადაცემის ხარვეზები, ტექნოლოგიური ნაკლოვანებები, ორგანიზაციული პრობლემები [6]. ეს არ ამსუბუქებს ინდივიდუალურ პასუხისმგებლობას, მაგრამ ხაზს უსვამს სისტემური გამოსწორების პრიმატს.
მითი 3: “კარგ ჰოსპიტლებში შეცდომები არ ხდება.”
რეალობა: სამედიცინო შეცდომები ყველა სისტემაში ხდება — მათ შორის ყველაზე ძლიერ სამედიცინო სისტემებში. განსხვავება კი ის არის, რომ ძლიერ სისტემებს აქვს მექანიზმები — ინციდენტების ანგარიშგება, ანალიზი, სისტემის მოდიფიკაცია — შეცდომების სიხშირე შეამცირონ და განმეორება თავიდან აიცილონ.
შეიძლება თუ არა საფრანგეთში ჰოსპიტალური მკურნალობა უსაფრთხოდ ჩაითვალოს?
დიახ. საფრანგეთი ევროპაში ჯანდაცვის ერთ-ერთ ყველაზე მაღალ სტანდარტს ფლობს. Haute Autorité de Santé (HAS) ახორციელებს სისტემატიურ ხარისხის კონტროლს [3]. ნებისმიერ სამედიცინო სისტემაში რისკი არსებობს, მაგრამ ის კომპლექსურად მართვადია.
ყოველ მეათე პაციენტს ნამდვილად ადგება ზიანი?
სტატისტიკა ეხება ყველა ტიპის არასასურველ მოვლენას — მათ შორის ისეთ მსუბუქ შემთხვევებს, როგორიცაა ალერგიული რეაქცია მედიკამენტზე ან ჭრილობის ინფექცია, რომელიც ანტიბიოტიკური კურსით სრულდება. “ზიანი” ამ სტატისტიკაში სიკვდილს ან მძიმე გართულებას არ ნიშნავს.
რატომ არ ქვეყნდება ეს ციფრები საქართველოში?
ეროვნული ანგარიშგების სისტემის არარსებობის გამო. ამ ტიპის გამჭვირვალე სტატისტიკა ხარისხის კონტროლის ნიშანია — ქვეყნებს, სადაც ეს ციფრები ღიაა, ჩვეულებრივ, უფრო კარგი სტანდარტები აქვთ.
რა გავაკეთო, თუ ვფიქრობ, რომ ჩემთვის ან ჩემი ნათესავისთვის სამედიცინო შეცდომა დაუშვეს?
პირველ ეტაპზე — ილაპარაკეთ სამედიცინო გუნდთან. შემდეგ — დაწესებულების ხარისხის სამსახურს მიმართეთ. მძიმე შემთხვევებში — ჯანდაცვის ეროვნულ სააგენტოს. იურიდიული კონსულტაცია გირჩევთ მხოლოდ მაშინ, თუ ადმინისტრაციული გზა შედეგს არ იძლევა.
როგორ შეუძლია პაციენტს საკუთარი უსაფრთხოება გააძლიეროს?
კვლევები ადასტურებს, რომ ინფორმირებული, კითხვების დამსმელი პაციენტი — ანუ, ის, ვინც ექიმს სვამს კითხვებს, გადაამოწმებს მედიკამენტების დოზებს, მალავს სიმპტომებს — სტატისტიკურად ნაკლებ გართულებებს განიცდის. “Speak Up” — ესაა WHO-ს გლობალური კამპანიის ძირითადი გზავნილი [1].
სამედიცინო შეცდომები რეალური, გლობალური პრობლემაა. ისინი ხდება ყველა ჯანდაცვის სისტემაში — ყველაზე განვითარებულ ქვეყნებშიც. ამ ფაქტის სწორი გაგება ორი ამოცანის ერთდროულ გადაჭრას ნიშნავს: გამჭვირვალობისა და კრიტიკული ანალიზის ხელშეწყობა, ასევე დამახინჯებული ნარატივებისაგან დაცვა, რომელიც პაციენტებს სამედიცინო დახმარებისაგან ააცილებს.
საქართველოს სამედიცინო სისტემა ვითარდება. ამ განვითარების ყველაზე ეფექტური ბიძგი იქნება: ეროვნული ინციდენტ-ანგარიშგების სისტემის შექმნა; სამედიცინო პერსონალის პერიოდული სერტიფიცირება, მათ შორის www.certificate.ge-ის ტიპის სტანდარტებზე დაყრდნობით; “no blame” კულტურის ჩამოყალიბება სამედიცინო პრაქტიკაში; პაციენტების განათლება საკუთარი უფლებებისა და ჯანდაცვაში ჩართულობის გაზრდის კუთხით.
პასუხისმგებლობა ერთდროულად ეკუთვნის სახელმწიფოს, სამედიცინო დაწესებულებებს, კლინიცისტებს და თავად პაციენტებს. www.sheniekimi.ge-ს სარედაქციო პოლიტიკა — მტკიცებულებებზე დაფუძნებული ჯანდაცვის ინფორმაცია — სწორედ ამ ურთიერთპასუხისმგებლობის ლოგიკას ემსახურება.
მედიკამენტების ხელმისაწვდომობა წარმოადგენს ჯანდაცვის სისტემის ერთ-ერთ ფუნდამენტურ კომპონენტს, რომელიც განსაზღვრავს მკურნალობის ეფექტურობასა და მოსახლეობის ჯანმრთელობის შედეგებს. მიუხედავად თანამედროვე მედიცინის პროგრესისა, მსოფლიოში კვლავ მნიშვნელოვანი პრობლემაა პაციენტების მიერ დანიშნული მკურნალობის შეუსრულებლობა, რაც ხშირად დაკავშირებულია არა ქცევით ფაქტორებთან, არამედ ეკონომიკურ ბარიერებთან.
საზოგადოებრივი ჯანდაცვის პერსპექტივიდან, ეს საკითხი განსაკუთრებით მნიშვნელოვანია, რადგან მკურნალობის შეწყვეტა ან დოზის შემცირება ზრდის გართულებების, ჰოსპიტალიზაციისა და სიკვდილიანობის რისკს. ამ კონტექსტში, მედიკამენტების ფასი და ფინანსური ხელმისაწვდომობა ხდება ცენტრალური ფაქტორი, რომელიც განსაზღვრავს ჯანმრთელობის შედეგებს როგორც ინდივიდუალურ, ისე სისტემურ დონეზე [1].
კვლევები აჩვენებს, რომ პაციენტების მნიშვნელოვანი ნაწილი ვერ ასრულებს დანიშნულ მკურნალობას ფინანსური მიზეზების გამო. ერთ-ერთი საერთაშორისო კვლევის მიხედვით, პაციენტების დაახლოებით 40%-ზე მეტი არ იღებს ან სრულად არ ასრულებს მედიკამენტურ თერაპიას მაღალი ფასის გამო.
ეს პრობლემა გამოიხატება რამდენიმე ფორმით:
– დოზების გამოტოვება
– მკურნალობის შეწყვეტა
– მედიკამენტების არასრულად შეძენა
საქართველოში მდგომარეობა განსაკუთრებით რთულია, რადგან მედიკამენტების ხარჯების მნიშვნელოვანი ნაწილი პაციენტზე მოდის. ქრონიკული დაავადებების მქონე პაციენტებისთვის ეს ქმნის მუდმივ ფინანსურ ტვირთს, რაც ხშირად აიძულებს მათ შეცვალონ ან შეწყვიტონ მკურნალობა.
ამ საკითხზე ყურადღება გამახვილებულია საზოგადოებრივი ჯანმრთელობის პლატფორმებზე, მათ შორის https://www.sheniekimi.ge და https://www.publichealth.ge.
მკურნალობის შეუსრულებლობა წარმოადგენს კომპლექსურ ფენომენს, რომელიც მოიცავს როგორც ქცევით, ისე ეკონომიკურ ფაქტორებს. თუმცა თანამედროვე კვლევები მიუთითებს, რომ ფინანსური ბარიერები ერთ-ერთი მთავარი განმსაზღვრელია.
კლინიკურად, მედიკამენტების არარეგულარული მიღება იწვევს:
– დაავადების პროგრესირებას
– გართულებების ზრდას
– თერაპიის ეფექტურობის შემცირებას
მაგალითად, ჰიპერტენზიის, დიაბეტის ან გულის დაავადებების შემთხვევაში მკურნალობის შეწყვეტა ზრდის ინფარქტის, ინსულტისა და სხვა მძიმე შედეგების რისკს [2].
ასევე აღსანიშნავია, რომ არასრულფასოვანი მკურნალობა ხშირად იწვევს უფრო ძვირადღირებულ ჩარევებს მომავალში, რაც ზრდის ჯანდაცვის სისტემის საერთო ხარჯებს.
World Health Organization აღნიშნავს, რომ მედიკამენტების ხელმისაწვდომობა არის ერთ-ერთი მთავარი ფაქტორი ჯანმრთელობის შედეგების გაუმჯობესებისთვის [1].
კვლევები აჩვენებს, რომ:
– მაღალი ხარჯების გამო პაციენტების მნიშვნელოვანი ნაწილი არ ასრულებს მკურნალობას
– მკურნალობის შეუსრულებლობა დაკავშირებულია ჰოსპიტალიზაციის ზრდასთან
– ფინანსური ხელმისაწვდომობის გაუმჯობესება ამცირებს გართულებებს და სიკვდილიანობას [3]
Kaiser Family Foundation მონაცემებით, მედიკამენტების ფასის გამო მკურნალობის შეუსრულებლობა განსაკუთრებით გავრცელებულია ქრონიკული დაავადებების მქონე პაციენტებში [4].
საერთაშორისო პრაქტიკა აჩვენებს, რომ ეფექტური ჯანდაცვის სისტემები უზრუნველყოფს მედიკამენტების ფინანსურ ხელმისაწვდომობას.
World Health Organization რეკომენდაციას აძლევს ქვეყნებს, შექმნან პოლიტიკა, რომელიც უზრუნველყოფს აუცილებელი მედიკამენტების ხელმისაწვდომობას ყველა მოქალაქისთვის [1].
ბევრ ქვეყანაში მოქმედებს სუბსიდირების, დაზღვევის ან სახელმწიფო პროგრამების მოდელები, რომლებიც ამცირებს პაციენტის ფინანსურ ტვირთს და ზრდის მკურნალობის შესრულების მაჩვენებლებს.
საქართველოში მედიკამენტების დაფინანსების საკითხი რჩება მნიშვნელოვან გამოწვევად. მიუხედავად გარკვეული პროგრამებისა, პაციენტების დიდი ნაწილი კვლავ თვითონ აფინანსებს მკურნალობას.
ეს განსაკუთრებით ეხება ქრონიკული დაავადებების მართვას, სადაც ხანგრძლივი თერაპია საჭიროებს მუდმივ ფინანსურ რესურსს.
აკადემიური კვლევები, რომლებიც ქვეყნდება https://www.gmj.ge-ზე, მიუთითებს, რომ ჯანდაცვის სისტემის მდგრადობა დამოკიდებულია ფინანსური ბარიერების შემცირებაზე, ხოლო ხარისხის სტანდარტების გაუმჯობესება დაკავშირებულია https://www.certificate.ge-ს საქმიანობასთან.
მითი: პაციენტები არ იღებენ წამლებს დისციპლინის ნაკლებობის გამო
რეალობა: ხშირად მთავარი მიზეზი არის ფინანსური ხელმისაწვდომობა
მითი: მკურნალობის შეწყვეტა არ არის სერიოზული პრობლემა
რეალობა: ეს ზრდის გართულებებისა და სიკვდილიანობის რისკს
მითი: იაფი ალტერნატივები ყოველთვის ეფექტურია
რეალობა: არასწორი ან არასრული მკურნალობა ამცირებს თერაპიის ეფექტს
რატომ წყვეტენ პაციენტები მკურნალობას?
– ხშირად ფინანსური მიზეზების გამო
რა შედეგი აქვს მკურნალობის შეწყვეტას?
– დაავადების პროგრესირება და გართულებები
შესაძლებელია თუ არა ამ პრობლემის შემცირება?
– დიახ, ფინანსური ხელმისაწვდომობის გაუმჯობესებით
ვინ არის ყველაზე რისკის ჯგუფში?
– ქრონიკული დაავადებების მქონე პაციენტები
მედიკამენტების ხელმისაწვდომობა წარმოადგენს კრიტიკულ ფაქტორს ჯანმრთელობის დაცვისთვის.
საზოგადოებრივი ჯანდაცვისთვის მნიშვნელოვანია ისეთი პოლიტიკის განვითარება, რომელიც ამცირებს ფინანსურ ბარიერებს და უზრუნველყოფს მკურნალობის თანაბარ ხელმისაწვდომობას.
მტკიცებულებები ცხადყოფს, რომ მკურნალობის ეფექტურობა დამოკიდებულია არა მხოლოდ მედიკამენტის არსებობაზე, არამედ მის რეალურ ხელმისაწვდომობაზე პაციენტისთვის.
ხელების ჰიგიენა წარმოადგენს ინფექციური დაავადებების პრევენციის ერთ-ერთ ყველაზე ეფექტურ და ფართოდ აღიარებულ მეთოდს. თუმცა, ბოლო ათწლეულებში ბაზარზე გაჩნდა „ანტიბაქტერიული“ საპნები, რომლებიც აქტიურად პოზიციონირდება როგორც უფრო ძლიერი და ეფექტური საშუალება მიკრობების წინააღმდეგ.
საზოგადოებრივი ჯანდაცვის პერსპექტივიდან მნიშვნელოვანია იმის შეფასება, რამდენად შეესაბამება ეს წარმოდგენა მეცნიერულ მტკიცებულებებს. არსებული მონაცემები მიუთითებს, რომ ყოველდღიურ პირობებში ანტიბაქტერიული საპნები არ აჩვენებს არსებით უპირატესობას ჩვეულებრივ საპონთან შედარებით, ხოლო მათი არასათანადო გამოყენება შესაძლოა დაკავშირებული იყოს დამატებით რისკებთან, მათ შორის ანტიმიკრობული რეზისტენტობის ზრდასთან [1].
ანტიბაქტერიული საპნები შეიცავს ქიმიურ ნივთიერებებს, როგორიცაა ტრიკლოზანი და სხვა ანტიმიკრობული კომპონენტები, რომლებიც მიზნად ისახავს ბაქტერიების განადგურებას.
მიუხედავად ამისა, ფართო საზოგადოებაში გავრცელებულია მოსაზრება, რომ ასეთი პროდუქტები უზრუნველყოფს უკეთეს დაცვას ინფექციებისგან, რაც ზრდის მათ გამოყენებას ყოველდღიურ ჰიგიენაში.
პრობლემა მდგომარეობს იმაში, რომ:
– მათი ეფექტურობა არ აღემატება ჩვეულებრივ საპონს ყოველდღიურ პირობებში
– ქიმიური კომპონენტების ჭარბი გამოყენება შესაძლოა უარყოფითად მოქმედებდეს როგორც მიკრობიომზე, ისე გარემოზე
– არსებობს პოტენციური კავშირი ანტიმიკრობული რეზისტენტობის განვითარებასთან
ეს საკითხი აქტიურად განიხილება საზოგადოებრივი ჯანმრთელობის პლატფორმებზე, მათ შორის https://www.sheniekimi.ge და https://www.publichealth.ge.
ჩვეულებრივი საპონი მოქმედებს მექანიკური გზით — ის შლის ცხიმოვან ფენას და აშორებს მიკროორგანიზმებს კანის ზედაპირიდან. ეს პროცესი საკმარისია ყოველდღიური ჰიგიენისთვის.
ანტიბაქტერიული საპნები დამატებით შეიცავს ქიმიურ აგენტებს, რომლებიც პირდაპირ ზემოქმედებს ბაქტერიებზე. თუმცა, კლინიკური კვლევები აჩვენებს, რომ ყოველდღიურ გამოყენებაში მათი ეფექტურობა მნიშვნელოვნად არ განსხვავდება ჩვეულებრივი საპნისგან [2].
ერთ-ერთი მნიშვნელოვანი საკითხია მიკრობული ადაპტაცია. როდესაც ბაქტერიები მუდმივად ექვემდებარებიან ანტიმიკრობულ ნივთიერებებს, ისინი შეიძლება განვითარდნენ და გახდნენ უფრო მდგრადები. ეს პროცესი დაკავშირებულია ანტიმიკრობული რეზისტენტობის ფორმირებასთან, რაც წარმოადგენს გლობალურ საფრთხეს [3].
გარდა ამისა, გარკვეული ქიმიური კომპონენტები შეიძლება მოქმედებდნენ ენდოკრინულ სისტემაზე და იწვევდნენ ჰორმონალურ დისბალანსს, თუმცა ეს ეფექტები კვლავ აქტიური კვლევის საგანია.
U.S. Food and Drug Administration 2016 წელს გამოაცხადა, რომ ანტიბაქტერიული საპნები არ არის უფრო ეფექტური, ვიდრე ჩვეულებრივი საპონი ყოველდღიურ გამოყენებაში [1].
ასევე, World Health Organization აღნიშნავს, რომ ანტიმიკრობული რეზისტენტობა დაკავშირებულია მილიონობით შემთხვევასთან და წარმოადგენს ერთ-ერთ ყველაზე სწრაფად მზარდ გლობალურ საფრთხეს [3].
კვლევები, მათ შორის The Lancet-ში გამოქვეყნებული მონაცემები, მიუთითებს, რომ ანტიმიკრობულ რეზისტენტობას უკავშირდება მილიონობით სიკვდილი ყოველწლიურად [4].
Centers for Disease Control and Prevention ხაზს უსვამს, რომ ხელების სწორად დაბანა (მინიმუმ 20 წამის განმავლობაში) არის ინფექციების პრევენციის ყველაზე ეფექტური მეთოდი [5].
საერთაშორისო რეკომენდაციები ერთხმად მიუთითებს, რომ ყოველდღიურ პირობებში პრიორიტეტი უნდა მიენიჭოს სწორ ჰიგიენურ პრაქტიკას და არა ქიმიური კომპონენტების რაოდენობის ზრდას.
World Health Organization რეკომენდაციას აძლევს მოსახლეობას გამოიყენოს ჩვეულებრივი საპონი და წყალი, როგორც ძირითადი საშუალება ინფექციების პრევენციისთვის.
ჯანდაცვის სისტემებში ანტიმიკრობული საშუალებები გამოიყენება მკაცრი კონტროლის პირობებში, რაც ხაზს უსვამს მათი მიზნობრივი გამოყენების მნიშვნელობას.
საქართველოში, როგორც სხვა ქვეყნებში, ანტიბაქტერიული პროდუქტების პოპულარობა იზრდება, განსაკუთრებით პანდემიის შემდეგ პერიოდში.
ეს ტენდენცია მოითხოვს მოსახლეობის ინფორმირებულობის გაზრდას, რათა თავიდან იქნას აცილებული არასაჭირო და პოტენციურად საზიანო გამოყენება.
ამ პროცესში მნიშვნელოვანი როლი აქვს აკადემიურ და საგანმანათლებლო პლატფორმებს, როგორიცაა https://www.gmj.ge, ასევე ხარისხისა და უსაფრთხოების სტანდარტების განვითარებას, რომელიც დაკავშირებულია https://www.certificate.ge-ს საქმიანობასთან.
მითი: ანტიბაქტერიული საპონი უკეთესად იცავს ინფექციებისგან
რეალობა: ყოველდღიურ პირობებში ის არ არის უფრო ეფექტური, ვიდრე ჩვეულებრივი საპონი
მითი: მეტი ქიმიური კომპონენტი ნიშნავს უკეთეს დაცვას
რეალობა: ჭარბი გამოყენება შეიძლება იყოს საზიანო და გაზარდოს რეზისტენტობის რისკი
მითი: ანტიბაქტერიული პროდუქტები უსაფრთხოა ყველა შემთხვევაში
რეალობა: მათი გამოყენება უნდა იყოს მიზნობრივი და კონტროლირებადი
როდის არის საჭირო ანტიბაქტერიული საპონი?
– ძირითადად სამედიცინო გარემოში ან სპეციალურ სიტუაციებში
რამდენ ხანს უნდა დავიბანოთ ხელები?
– მინიმუმ 20 წამი
არის თუ არა ჩვეულებრივი საპონი საკმარისი?
– დიახ, ყოველდღიური ჰიგიენისთვის სრულად საკმარისია
შეიძლება თუ არა ანტიბაქტერიული საპნის ხშირი გამოყენება?
– არ არის რეკომენდებული საჭიროების გარეშე
ანტიბაქტერიული საპნები არ წარმოადგენს აუცილებელ ან უპირატეს არჩევანს ყოველდღიური ჰიგიენისთვის.
საზოგადოებრივი ჯანდაცვისთვის პრიორიტეტულია სწორი ჰიგიენური პრაქტიკის პოპულარიზაცია და ანტიმიკრობული საშუალებების პასუხისმგებლიანი გამოყენება.
მტკიცებულებებზე დაფუძნებული მიდგომა მიუთითებს, რომ ეფექტური დაცვა მიიღწევა არა ქიმიური კომპონენტების რაოდენობის ზრდით, არამედ სწორი და რეგულარული ჰიგიენით.